វិធីសាស្ត្រវះកាត់លើឆ្អឹងកំភួនជើង (Suprapatellar) គឺជាវិធីសាស្ត្រវះកាត់ដែលបានកែប្រែសម្រាប់ក្រចកក្នុងឆ្អឹងកំភួនជើងក្នុងទីតាំងជង្គង់ពាក់កណ្តាលលាតសន្ធឹង។ មានគុណសម្បត្តិជាច្រើន ប៉ុន្តែក៏មានគុណវិបត្តិផងដែរ ក្នុងការវះកាត់ក្រចកក្នុងឆ្អឹងកំភួនជើងតាមរយៈវិធីសាស្ត្រវះកាត់លើឆ្អឹងកំភួនជើងក្នុងទីតាំង hallux valgus។ គ្រូពេទ្យវះកាត់មួយចំនួនធ្លាប់ប្រើ SPN ដើម្បីព្យាបាលការបាក់ឆ្អឹងកំភួនជើងទាំងអស់ លើកលែងតែការបាក់ឆ្អឹងក្រៅសន្លាក់នៃឆ្អឹងកំភួនជើងជិត 1/3 នៃឆ្អឹងកំភួនជើង។
ការចង្អុលបង្ហាញសម្រាប់ SPN គឺ៖
1. ការបាក់ឆ្អឹងដែលបានកាត់ជាចំណិតៗ ឬបាក់ជាផ្នែកៗនៃដើមឆ្អឹងកំភួនជើង។ 2;
2. ការបាក់ឆ្អឹងនៃ metaphysis tibial ខាងចុង;
៣. ការបាក់ឆ្អឹងត្រគាក ឬជង្គង់ដែលមានការកំណត់ការបត់បែនដែលមានស្រាប់ (ឧទាហរណ៍ សន្លាក់ត្រគាកខូចទ្រង់ទ្រាយ ឬការបញ្ចូលគ្នា ជំងឺរលាកសន្លាក់ជង្គង់) ឬអសមត្ថភាពក្នុងការបត់បែនជង្គង់ ឬត្រគាក (ឧទាហរណ៍ ការផ្លាស់ទីតាំងខាងក្រោយនៃត្រគាក ការបាក់ឆ្អឹងភ្លៅចំហៀងទាំងពីរ);
៤. ការបាក់ឆ្អឹង tibial រួមផ្សំជាមួយនឹងរបួសស្បែកនៅសរសៃពួរ infrapatellar;
៥. ការបាក់ឆ្អឹងឆ្អឹងក្រោមជង្គង់ចំពោះអ្នកជំងឺដែលមានឆ្អឹងក្រោមជង្គង់វែងពេក (ចុងខាងក្រោយនៃឆ្អឹងក្រោមជង្គង់ច្រើនតែពិបាកមើលឃើញក្រោមការឆ្លុះកាំរស្មីអ៊ិច នៅពេលដែលប្រវែងនៃឆ្អឹងក្រោមជង្គង់លើសពីប្រវែងជើងកាមេរ៉ាដែលការឆ្លុះកាំរស្មីអ៊ិចអាចឆ្លងកាត់បាន)។
គុណសម្បត្តិនៃបច្ចេកទេសក្រចកដៃ intramedullary tibial ដែលមានទីតាំងជង្គង់ពាក់កណ្តាលលាតសន្ធឹង សម្រាប់ការព្យាបាលការបាក់ឆ្អឹង mid-tibial diaphysis និងការបាក់ឆ្អឹង tibial ខាងចុង ស្ថិតនៅលើភាពសាមញ្ញនៃការកំណត់ទីតាំងឡើងវិញ និងភាពងាយស្រួលនៃការថត fluoroscopy។ វិធីសាស្រ្តនេះអនុញ្ញាតឱ្យមានការគាំទ្រដ៏ល្អឥតខ្ចោះនៃប្រវែងពេញលេញនៃឆ្អឹង tibia និងការកាត់បន្ថយការបាក់ឆ្អឹង sagittal យ៉ាងងាយស្រួលដោយមិនចាំបាច់មានការរៀបចំ (រូបភាពទី 1, 2)។ នេះលុបបំបាត់តម្រូវការសម្រាប់ជំនួយការដែលបានទទួលការបណ្តុះបណ្តាលដើម្បីជួយជាមួយនឹងបច្ចេកទេសក្រចកដៃ intramedullary។
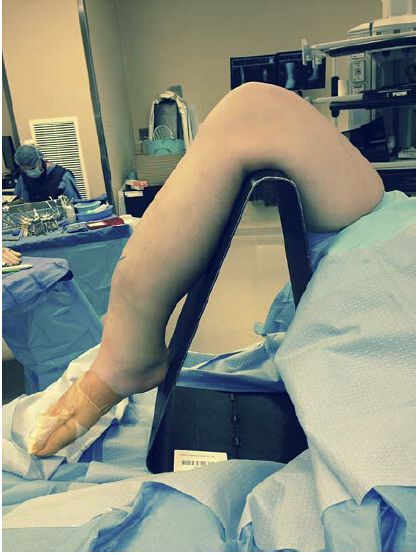
រូបភាពទី 1៖ ទីតាំងធម្មតាសម្រាប់បច្ចេកទេសក្រចក intramedullary សម្រាប់វិធីសាស្ត្រ infrapatellar៖ ជង្គង់ស្ថិតនៅក្នុងទីតាំងបត់នៅលើជើងកាមេរ៉ាដែលអាចជ្រាបចូលបានដោយ fluoroscopically។ ទោះជាយ៉ាងណាក៏ដោយ ទីតាំងនេះអាចធ្វើឱ្យការតម្រឹមមិនល្អនៃការបាក់ឆ្អឹងកាន់តែធ្ងន់ធ្ងរឡើង និងតម្រូវឱ្យមានបច្ចេកទេសកាត់បន្ថយបន្ថែមសម្រាប់ការកាត់បន្ថយការបាក់ឆ្អឹង។
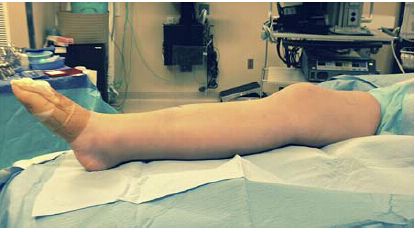
រូបភាពទី 2: ផ្ទុយទៅវិញ ទីតាំងជង្គង់ដែលលាតសន្ធឹងលើជម្រាលស្នោជួយសម្រួលដល់ការតម្រឹមប្លុកបាក់ឆ្អឹង និងការរៀបចំជាបន្តបន្ទាប់។
បច្ចេកទេសវះកាត់
តុ / ទីតាំង អ្នកជំងឺដេកផ្ងារលើគ្រែហ្វ្លុយអូរ៉ូស្កុប។ ការទាញចុងជើងខាងក្រោមអាចត្រូវបានអនុវត្ត ប៉ុន្តែមិនចាំបាច់ទេ។ តុសរសៃឈាមគឺស័ក្តិសមណាស់សម្រាប់ក្រចកដៃក្នុងខួរឆ្អឹងខ្នងផ្នែកខាងលើ ប៉ុន្តែមិនចាំបាច់ទេ។ ទោះជាយ៉ាងណាក៏ដោយ គ្រែកំណត់ការបាក់ឆ្អឹង ឬគ្រែហ្វ្លុយអូរ៉ូស្កុបភាគច្រើនមិនត្រូវបានណែនាំទេ ព្រោះវាមិនស័ក្តិសមសម្រាប់ក្រចកដៃក្នុងខួរឆ្អឹងខ្នងផ្នែកខាងលើ។
ការរុំភ្លៅចំហៀងម្ខាងជួយរក្សាអវយវៈខាងក្រោមឱ្យស្ថិតក្នុងទីតាំងបង្វិលពីខាងក្រៅ។ បន្ទាប់មក ជម្រាលស្នោមស្អាតត្រូវបានប្រើដើម្បីលើកអវយវៈដែលរងផលប៉ះពាល់ឱ្យខ្ពស់ជាងផ្នែកផ្ទុយចំហៀងសម្រាប់ការថតកាំរស្មីអ៊ិចខាងក្រោយចំហៀង ហើយទីតាំងត្រគាក និងជង្គង់ដែលបត់ក៏ជួយក្នុងការណែនាំទីតាំងម្ជុល និងក្រចកក្នុងឆ្អឹងកងផងដែរ។ មុំបត់ជង្គង់ល្អបំផុតនៅតែត្រូវបានជជែកវែកញែក ដោយ Beltran et al. បានណែនាំពីការបត់ជង្គង់ 10° និង Kubiak បានណែនាំពីការបត់ជង្គង់ 30°។ អ្នកប្រាជ្ញភាគច្រើនយល់ស្របថាមុំបត់ជង្គង់ក្នុងជួរទាំងនេះគឺអាចទទួលយកបាន។
ទោះជាយ៉ាងណាក៏ដោយ Eastman និងក្រុមការងារបានរកឃើញថា នៅពេលដែលមុំបត់ជង្គង់ត្រូវបានកើនឡើងជាលំដាប់ពី 10° ដល់ 50° ឥទ្ធិពលនៃក្រញ៉ាំជើងភ្លៅលើការជ្រៀតចូលនៃឧបករណ៍តាមស្បែកត្រូវបានកាត់បន្ថយ។ ដូច្នេះ មុំបត់ជង្គង់កាន់តែធំនឹងជួយក្នុងការជ្រើសរើសទីតាំងចូលក្រចកក្នុងឆ្អឹងកងត្រឹមត្រូវ និងកែតម្រូវការខូចទ្រង់ទ្រាយមុំនៅក្នុងប្លង់ sagittal។
ការឆ្លុះកាំរស្មីអ៊ិច
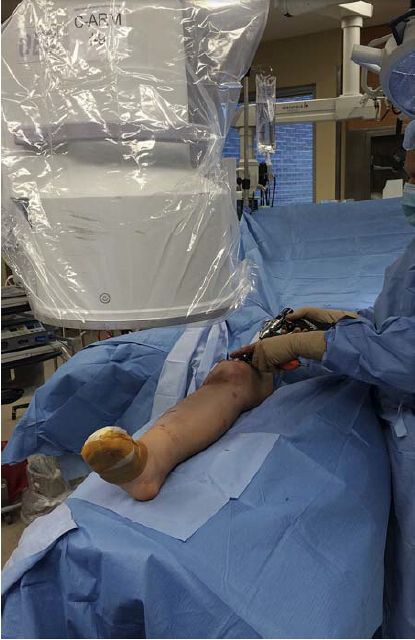
ម៉ាស៊ីន C-arm គួរតែត្រូវបានដាក់នៅម្ខាងទៀតនៃតុពីអវយវៈដែលរងផលប៉ះពាល់ ហើយប្រសិនបើគ្រូពេទ្យវះកាត់កំពុងឈរនៅម្ខាងនៃជង្គង់ដែលរងផលប៉ះពាល់ ម៉ូនីទ័រគួរតែនៅក្បាលម៉ាស៊ីន C-arm ហើយនៅជិត។ នេះអនុញ្ញាតឱ្យគ្រូពេទ្យវះកាត់ និងអ្នកជំនាញខាងកាំរស្មីសង្កេតមើលម៉ូនីទ័របានយ៉ាងងាយស្រួល លើកលែងតែពេលដែលត្រូវបញ្ចូលដែកគោលភ្ជាប់គ្នាខាងចុង។ ទោះបីជាមិនមែនជាកាតព្វកិច្ចក៏ដោយ អ្នកនិពន្ធសូមណែនាំឱ្យផ្លាស់ទី C-arm ទៅម្ខាងដូចគ្នា និងគ្រូពេទ្យវះកាត់ទៅម្ខាងទៀត នៅពេលដែលវីសភ្ជាប់គ្នាខាងចុងត្រូវបានរុញ។ ម៉្យាងវិញទៀត ម៉ាស៊ីន C-arm គួរតែត្រូវបានដាក់នៅម្ខាងដែលរងផលប៉ះពាល់ ខណៈពេលដែលគ្រូពេទ្យវះកាត់អនុវត្តនីតិវិធីនៅផ្នែកផ្ទុយ (រូបភាពទី 3)។ នេះគឺជាវិធីសាស្ត្រដែលអ្នកនិពន្ធប្រើជាទូទៅបំផុត ពីព្រោះវាជៀសវាងតម្រូវការសម្រាប់គ្រូពេទ្យវះកាត់ផ្លាស់ប្តូរពីផ្នែកកណ្តាលទៅផ្នែកចំហៀង នៅពេលរុញដែកគោលចាក់សោខាងចុង។
រូបភាពទី 3: គ្រូពេទ្យវះកាត់ឈរនៅម្ខាងទៀតនៃឆ្អឹងកងខ្នងដែលរងផលប៉ះពាល់ ដើម្បីឱ្យវីសដែលភ្ជាប់គ្នានៅផ្នែកកណ្តាលអាចត្រូវបានរុញចេញបានយ៉ាងងាយស្រួល។ ការបង្ហាញនេះមានទីតាំងនៅទល់មុខគ្រូពេទ្យវះកាត់ នៅក្បាលដៃរាងអក្សរ C។
ទិដ្ឋភាព fluoroscopic ខាងមុខ និងខាងក្រោយទាំងអស់ត្រូវបានទទួលដោយមិនចាំបាច់រំកិលអវយវៈដែលមានបញ្ហា។ នេះជៀសវាងការផ្លាស់ទីលំនៅរបស់កន្លែងបាក់ឆ្អឹងដែលត្រូវបានកំណត់ឡើងវិញមុនពេលការបាក់ឆ្អឹងត្រូវបានជួសជុលទាំងស្រុង។ លើសពីនេះ រូបភាពនៃប្រវែងពេញនៃឆ្អឹងកងអាចទទួលបានដោយមិនចាំបាច់ផ្អៀង C-arm ដោយវិធីសាស្ត្រដែលបានពិពណ៌នាខាងលើ។
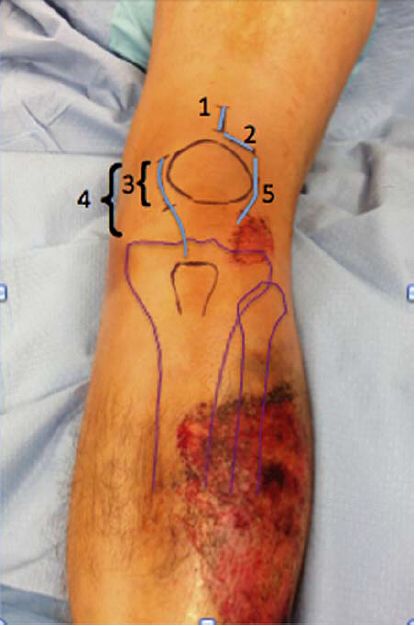
ការវះកាត់លើស្បែក ការវះកាត់ដែលមានកំណត់ និងការវះកាត់ដែលលាតសន្ធឹងត្រឹមត្រូវគឺសមរម្យ។ វិធីសាស្ត្រកាត់ក្រចកលើឆ្អឹងកងខ្នងតាមស្បែកសម្រាប់ក្រចកក្នុងឆ្អឹងកងខ្នងគឺផ្អែកលើការប្រើប្រាស់ការវះកាត់ប្រវែង 3 សង់ទីម៉ែត្រដើម្បីបើកក្រចក។ ការវះកាត់ភាគច្រើនទាំងនេះមានរាងបណ្តោយ ប៉ុន្តែវាក៏អាចមានរាងឆ្លងកាត់បានដែរ ដូចដែលបានណែនាំដោយលោកវេជ្ជបណ្ឌិត Morandi ហើយការវះកាត់ដែលលាតសន្ធឹងដែលប្រើដោយលោកវេជ្ជបណ្ឌិត Tornetta និងអ្នកដទៃទៀតត្រូវបានចង្អុលបង្ហាញនៅក្នុងអ្នកជំងឺដែលមានជំងឺរួមផ្សំនៃឆ្អឹងកងខ្នង ដែលមានវិធីសាស្រ្ត parapatellar ខាងក្នុង ឬខាងក្រៅជាចម្បង។ រូបភាពទី 4 បង្ហាញពីការវះកាត់ផ្សេងៗគ្នា។
រូបភាពទី 4: រូបភាពនៃវិធីសាស្រ្តវះកាត់ផ្សេងៗគ្នា។1- វិធីសាស្រ្តសរសៃចងខាងលើឆ្អឹងជំនីរ; 2- វិធីសាស្រ្តសរសៃចងប៉ារ៉ាប៉ាតេឡា; 3- វិធីសាស្រ្តស្នាមវះមានកំណត់កណ្តាលសរសៃចងប៉ារ៉ាប៉ាតេឡា; 4- វិធីសាស្រ្តស្នាមវះយូរកណ្តាលសរសៃចងប៉ារ៉ាប៉ាតេឡា; 5- វិធីសាស្រ្តសរសៃចងប៉ារ៉ាប៉ាតេឡាចំហៀង។ ការប៉ះពាល់ជ្រៅនៃវិធីសាស្រ្តសរសៃចងប៉ារ៉ាប៉ាតេឡាអាចធ្វើឡើងតាមរយៈសន្លាក់ ឬខាងក្រៅថង់សន្លាក់។
ការប៉ះពាល់ជ្រៅ
វិធីសាស្ត្រចាក់ម្ជុលចូលក្នុងសាច់ដុំខាងលើសាច់ដុំ (percutaneous suprapatellar approach) ត្រូវបានអនុវត្តជាចម្បងដោយការបំបែកសរសៃពួរ quadriceps តាមបណ្តោយរហូតដល់ចន្លោះនោះអាចផ្ទុកឧបករណ៍ដូចជាក្រចក intramedullary ឆ្លងកាត់បាន។ វិធីសាស្ត្រចាក់ម្ជុល parapatellar ligament ដែលឆ្លងកាត់ជាប់នឹងសាច់ដុំ quadriceps ក៏អាចត្រូវបានចង្អុលបង្ហាញសម្រាប់បច្ចេកទេសក្រចក intramedullary នៃ tibial ផងដែរ។ ម្ជុល trocar មូល និង cannula ត្រូវបានចាក់ដោយប្រុងប្រយ័ត្នតាមរយៈសន្លាក់ patellofemoral ដែលជានីតិវិធីមួយដែលណែនាំជាចម្បងនូវចំណុចចូលខាងមុខ-ខាងលើនៃក្រចក intramedullary នៃ tibial តាមរយៈ trocar femoral។ នៅពេលដែល trocar ត្រូវបានដាក់ទីតាំងត្រឹមត្រូវ វាត្រូវតែត្រូវបានធានានៅនឹងកន្លែងដើម្បីជៀសវាងការខូចខាតដល់ឆ្អឹងខ្ចីនៃជង្គង់។
វិធីសាស្ត្រវះកាត់ឆ្លងសរសៃពួរធំមួយអាចប្រើរួមជាមួយនឹងការវះកាត់ស្បែក parapatellar ដែលមានការលូតលាស់ខ្លាំងពេក ជាមួយនឹងវិធីសាស្ត្រផ្នែកកណ្តាល ឬផ្នែកចំហៀង។ ទោះបីជាគ្រូពេទ្យវះកាត់មួយចំនួនមិនរក្សាឆ្អឹងប៊ូសាឲ្យនៅដដែលក្នុងពេលវះកាត់ក៏ដោយ Kubiak និងក្រុមរបស់គាត់ជឿថា ឆ្អឹងប៊ូសាគួរតែត្រូវបានរក្សាឲ្យនៅដដែល ហើយរចនាសម្ព័ន្ធក្រៅសន្លាក់គួរតែត្រូវបានលាតត្រដាងឲ្យបានគ្រប់គ្រាន់។ តាមទ្រឹស្តី នេះផ្តល់នូវការការពារដ៏ល្អឥតខ្ចោះនៃសន្លាក់ជង្គង់ និងការពារការខូចខាតដូចជាការឆ្លងមេរោគជង្គង់។
វិធីសាស្រ្តដែលបានពិពណ៌នាខាងលើក៏រួមបញ្ចូលទាំងការផ្លាស់ទីតាំងពាក់កណ្តាលនៃឆ្អឹងជំនីរ ដែលកាត់បន្ថយសម្ពាធប៉ះលើផ្ទៃសន្លាក់ក្នុងកម្រិតខ្លះ។ នៅពេលដែលវាពិបាកក្នុងការអនុវត្តការវាយតម្លៃសន្លាក់ឆ្អឹងជំនីរជាមួយនឹងប្រហោងសន្លាក់តូចមួយ និងឧបករណ៍ពង្រីកជង្គង់ដែលមានកម្រិតខ្លាំង អ្នកនិពន្ធណែនាំថា ឆ្អឹងជំនីរអាចត្រូវបានផ្លាស់ទីតាំងពាក់កណ្តាលដោយការបំបែកសរសៃចង។ ម្យ៉ាងវិញទៀត ស្នាមវះឆ្លងកាត់កណ្តាល ជៀសវាងការខូចខាតដល់សរសៃចងទ្រទ្រង់ ប៉ុន្តែវាពិបាកក្នុងការអនុវត្តការជួសជុលរបួសជង្គង់ដោយជោគជ័យ។
ចំណុចចូលម្ជុល SPN គឺដូចគ្នានឹងវិធីសាស្ត្រ infrapatellar។ ការឆ្លុះកាំរស្មីផ្នែកខាងមុខ និងចំហៀងអំឡុងពេលបញ្ចូលម្ជុលធានាថាចំណុចបញ្ចូលម្ជុលត្រឹមត្រូវ។ គ្រូពេទ្យវះកាត់ត្រូវតែធានាថាម្ជុលណែនាំមិនត្រូវបានរុញទៅក្រោយជ្រៅពេកចូលទៅក្នុងឆ្អឹងកងខ្នងផ្នែកខាងក្រោមទេ។ ប្រសិនបើវាត្រូវបានរុញទៅក្រោយជ្រៅពេក វាគួរតែត្រូវបានដាក់ឡើងវិញដោយមានជំនួយពីដែកគោលរារាំងនៅក្រោមការឆ្លុះកាំរស្មីខាងក្រោយ។ លើសពីនេះ Eastman និងក្រុមការងារជឿជាក់ថាការខួងម្ជុលចូលក្នុងទីតាំងជង្គង់បត់យ៉ាងច្បាស់ជួយក្នុងការកំណត់ទីតាំងបាក់ឆ្អឹងឡើងវិញជាបន្តបន្ទាប់នៅក្នុងទីតាំងលាតសន្ធឹងខ្លាំង។
ឧបករណ៍កាត់បន្ថយ
ឧបករណ៍ជាក់ស្តែងសម្រាប់ការកាត់បន្ថយរួមមាន ដង្កៀបកាត់បន្ថយចំណុចដែលមានទំហំខុសៗគ្នា ឧបករណ៍លើកភ្លៅ ឧបករណ៍ជួសជុលខាងក្រៅ និងឧបករណ៍ជួសជុលខាងក្នុងសម្រាប់ការជួសជុលបំណែកបាក់ឆ្អឹងតូចៗជាមួយនឹងបន្ទះ cortical តែមួយ។ ដែកគោលរារាំងក៏អាចត្រូវបានប្រើសម្រាប់ដំណើរការកាត់បន្ថយដែលបានរៀបរាប់ខាងលើផងដែរ។ ញញួរកាត់បន្ថយត្រូវបានប្រើដើម្បីកែតម្រូវមុំ sagittal និងការខូចទ្រង់ទ្រាយនៃការផ្លាស់ទីលំនៅឆ្លងកាត់។
ការផ្សាំ
ក្រុមហ៊ុនផលិតឧបករណ៍ជួសជុលឆ្អឹងជាច្រើនបានបង្កើតប្រព័ន្ធប្រើប្រាស់ឧបករណ៍ដើម្បីណែនាំការដាក់ក្រចកក្នុងឆ្អឹងកង tibial ស្តង់ដារ។ វារួមបញ្ចូលទាំងដៃកំណត់ទីតាំងដែលលាតសន្ធឹង ឧបករណ៍វាស់ប្រវែងម្ជុលណែនាំ និងឧបករណ៍ពង្រីកឆ្អឹងកង។ វាមានសារៈសំខាន់ខ្លាំងណាស់ដែលម្ជុល trocar និងម្ជុល trocar blunt ការពារការចូលក្រចកក្នុងឆ្អឹងកងបានល្អ។ គ្រូពេទ្យវះកាត់ត្រូវតែបញ្ជាក់ឡើងវិញនូវទីតាំងនៃ cannula ដើម្បីកុំឱ្យរបួសដល់សន្លាក់ patellofemoral ឬរចនាសម្ព័ន្ធ periarticular ដោយសារតែនៅជិតឧបករណ៍បើកបរពេក។
វីសចាក់សោ
គ្រូពេទ្យវះកាត់ត្រូវតែធានាថា វីសចាក់សោចំនួនគ្រប់គ្រាន់ត្រូវបានបញ្ចូល ដើម្បីរក្សាការកាត់បន្ថយដែលពេញចិត្ត។ ការជួសជុលបំណែកបាក់ឆ្អឹងតូចៗ (ផ្នែកជិត ឬផ្នែកឆ្ងាយ) ត្រូវបានសម្រេចដោយប្រើវីសចាក់សោចំនួន 3 ឬច្រើនរវាងបំណែកបាក់ឆ្អឹងដែលនៅជាប់គ្នា ឬដោយប្រើវីសមុំថេរតែម្នាក់ឯង។ វិធីសាស្ត្រ suprapatellar ចំពោះបច្ចេកទេសក្រចក intramedullary ឆ្អឹង tibial គឺស្រដៀងគ្នាទៅនឹងវិធីសាស្ត្រ infrapatellar ទាក់ទងនឹងបច្ចេកទេសវីស។ វីសចាក់សោត្រូវបានរុញបានត្រឹមត្រូវជាងមុនក្រោម fluoroscopy។
ការបិទមុខរបួស
ការបឺតដោយប្រើស្រោមខាងក្រៅសមស្របក្នុងពេលពង្រីកនឹងយកបំណែកឆ្អឹងដែលទំនេរចេញ។ មុខរបួសទាំងអស់ត្រូវស្រោចទឹកឱ្យបានហ្មត់ចត់ ជាពិសេសកន្លែងវះកាត់ជង្គង់។ បន្ទាប់មក សរសៃពួរ quadriceps ឬស្រទាប់សរសៃចង និងស្នាមដេរនៅកន្លែងដែលបាក់ត្រូវបានបិទ បន្ទាប់មកដោយការបិទស្បែក និងស្បែក។
ការដកក្រចកខាងក្នុងខួរឆ្អឹងខ្នងចេញ
ថាតើក្រចកដៃក្នុងឆ្អឹងកងដែលរុញចេញតាមរយៈវិធីសាស្ត្រ suprapatellar អាចត្រូវបានយកចេញតាមរយៈវិធីសាស្ត្រវះកាត់ផ្សេងឬអត់ នៅតែជាភាពចម្រូងចម្រាស។ វិធីសាស្ត្រទូទៅបំផុតគឺវិធីសាស្ត្រ transarticular suprapatellar សម្រាប់ការដកក្រចកដៃក្នុងឆ្អឹងកង។ បច្ចេកទេសនេះបង្ហាញក្រចកដោយការខួងតាមរយៈប្រឡាយក្រចក suprapatellar intramedullary ដោយប្រើខួងប្រហោង 5.5 មីលីម៉ែត្រ។ ឧបករណ៍ដកក្រចកត្រូវបានរុញឆ្លងកាត់ប្រឡាយ ប៉ុន្តែល្បិចនេះអាចមានការលំបាក។ វិធីសាស្ត្រ parapatellar និង infrapatellar គឺជាវិធីសាស្ត្រជំនួសនៃការដកក្រចកដៃក្នុងឆ្អឹងកង។
ហានិភ័យ ហានិភ័យនៃការវះកាត់នៃវិធីសាស្ត្រ suprapatellar ចំពោះបច្ចេកទេសក្រចក intramedullary tibial គឺរបួសផ្នែកវេជ្ជសាស្ត្រចំពោះឆ្អឹងជំនីរ patella និងឆ្អឹងខ្ចី femoral talus របួសផ្នែកវេជ្ជសាស្ត្រចំពោះរចនាសម្ព័ន្ធក្នុងសន្លាក់ផ្សេងទៀត ការឆ្លងមេរោគសន្លាក់ និងកំទេចកំទីក្នុងសន្លាក់។ ទោះជាយ៉ាងណាក៏ដោយ មានកង្វះរបាយការណ៍ករណីគ្លីនិកដែលត្រូវគ្នា។ អ្នកជំងឺដែលមានជំងឺ chondromalacia នឹងងាយនឹងរងរបួសឆ្អឹងខ្ចីដែលបង្កឡើងដោយវេជ្ជសាស្ត្រ។ ការខូចខាតផ្នែកវេជ្ជសាស្ត្រចំពោះរចនាសម្ព័ន្ធផ្ទៃសន្លាក់ patellar និង femoral គឺជាកង្វល់ដ៏ធំមួយសម្រាប់គ្រូពេទ្យវះកាត់ដែលប្រើវិធីសាស្ត្រវះកាត់នេះ ជាពិសេសវិធីសាស្ត្រ transarticular។
រហូតមកដល់បច្ចុប្បន្ន មិនមានភស្តុតាងគ្លីនិកស្ថិតិណាមួយស្តីពីគុណសម្បត្តិ និងគុណវិបត្តិនៃបច្ចេកទេសក្រចកដៃក្នុងឆ្អឹងកងជើងពាក់កណ្តាលពង្រីកនោះទេ។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២៣ ខែតុលា ឆ្នាំ ២០២៣