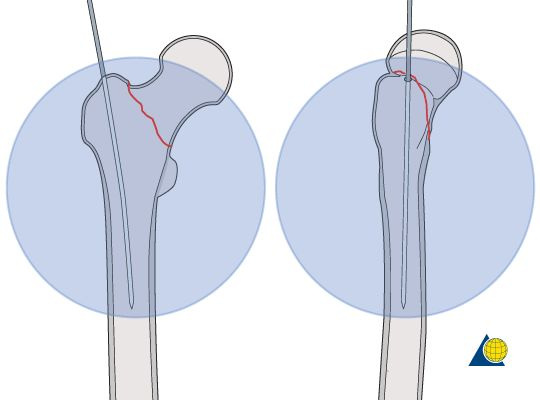
ទាក់ទងនឹងវីសក្បាល និងក វាប្រើប្រាស់ការរចនាវីសពីរជាន់នៃវីសយឺត និងវីសបង្ហាប់។ ការភ្ជាប់គ្នានៃវីសទាំង 2 បង្កើនភាពធន់នឹងការបង្វិលនៃក្បាលឆ្អឹងភ្លៅ។
ក្នុងអំឡុងពេលដំណើរការបញ្ចូលវីសបង្ហាប់ ចលនាអ័ក្សនៃវីសយឺតត្រូវបានជំរុញដោយខ្សែស្រឡាយបិទជិតរវាងវីសបង្ហាប់ និងវីសយឺត ហើយភាពតានតឹងប្រឆាំងនឹងការបង្វិលត្រូវបានបំលែងទៅជាការបង្ហាប់លីនេអ៊ែរនៅលើចុងបាក់ឆ្អឹង ដោយហេតុនេះបង្កើនកម្លាំងប្រឆាំងនឹងការបង្វិលរបស់វីសយ៉ាងខ្លាំង។ ដំណើរការកាត់ចេញ។ វីសទាំង 2 ត្រូវបានចាក់សោរួមគ្នាដើម្បីជៀសវាងឥទ្ធិពល "Z"។
ការរចនាចុងក្រចកសំខាន់ស្រដៀងនឹងការរចនានៃសន្លាក់សិប្បនិម្មិតធ្វើឱ្យតួក្រចកកាន់តែឆបគ្នាជាមួយនឹងប្រហោងឆ្អឹងក្នុងខួរឆ្អឹងខ្នង និងស្របនឹងលក្ខណៈជីវមេកានិចនៃឆ្អឹងភ្លៅផ្នែកខាងក្រោម។
ជំហានវះកាត់
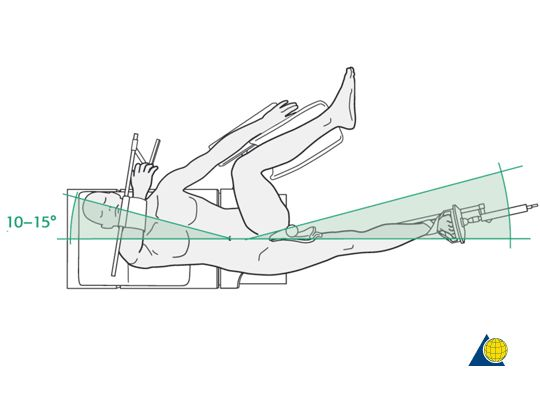
តំណែងអ្នកជំងឺអាចជ្រើសរើសទីតាំងដេកផ្ងារ ឬដេកផ្ងារ។ ដោយអ្នកជំងឺស្ថិតក្នុងទីតាំងដេកផ្ងារ នៅលើតុវះកាត់ដែលមានវិទ្យុសកម្ម ឬតុទាញឆ្អឹង។ ផ្នែកដែលមានសុខភាពល្អរបស់អ្នកជំងឺត្រូវបានបញ្ចូល និងជួសជុលនៅលើតង្កៀប ហើយផ្នែកដែលមានបញ្ហាត្រូវបានបញ្ចូល 10°-15° ដើម្បីសម្រួលដល់ការតម្រឹមជាមួយប្រហោងឆ្អឹង។
កំណត់ឡើងវិញយ៉ាងត្រឹមត្រូវ៖ ទាញអវយវៈដែលមានបញ្ហាដោយប្រើគ្រែទាញមុនពេលវះកាត់ ហើយកែតម្រូវទិសដៅទាញក្រោម fluoroscopy ដើម្បីឱ្យអវយវៈដែលមានបញ្ហាស្ថិតនៅក្នុងទីតាំងបង្វិលខាងក្នុងបន្តិច និងទីតាំងបន្ថែម។ ការបាក់ឆ្អឹងភាគច្រើនអាចត្រូវបានកំណត់ឡើងវិញបានល្អ។ ការកំណត់ឡើងវិញមុនពេលវះកាត់គឺមានសារៈសំខាន់ខ្លាំងណាស់ ហើយចំណុចសំខាន់គឺ កុំកាត់វាឱ្យងាយប្រសិនបើមិនមានការកាត់បន្ថយដែលពេញចិត្ត។ វាអាចជួយសន្សំសំចៃពេលវេលាវះកាត់ និងកាត់បន្ថយការលំបាកក្នុងអំឡុងពេលវះកាត់។ ប្រសិនបើការកាត់បន្ថយមានការលំបាក អ្នកអាចធ្វើការវះតូចមួយក្នុងអំឡុងពេលវះកាត់ ហើយប្រើដំបងរុញ ឧបករណ៍ទាញ ដង្កៀបកាត់បន្ថយ។ល។ ដើម្បីជួយកាត់បន្ថយ។ ការបាក់ឆ្អឹងតិចតួច ផ្នែកខាងក្នុង និងខាងក្រៅត្រូវបានបំបែកចេញពីគ្នា ហើយមិនចាំបាច់កែតម្រូវម្តងហើយម្តងទៀតទេ។ ចុងបាក់ឆ្អឹងអាចត្រូវបានកំណត់ឡើងវិញដោយស្វ័យប្រវត្តិនៅពេលដែលវីសបង្ហាប់ត្រូវបានវីសចូលក្នុងអំឡុងពេលវះកាត់។
ការកាត់បន្ថយ trochanter តូចជាងការរចនានៃក្រចក intramedullary មិនតម្រូវឱ្យមានភាពជាប់គ្នានៃ medial cortex ទេ។ ជាទូទៅ មិនចាំបាច់កាត់បន្ថយបំណែកបាក់ឆ្អឹង trochanter តូចជាងនោះទេ ពីព្រោះការវះកាត់កាត់បន្ថយការបាក់ឆ្អឹងបិទជិតដែលមានការឈ្លានពានតិចតួចមានផលប៉ះពាល់តិចលើចរន្តឈាមនៃចុងបាក់ឆ្អឹង ហើយការបាក់ឆ្អឹងងាយស្រួលព្យាបាល។ ទោះជាយ៉ាងណាក៏ដោយ coxa varus គួរតែត្រូវបានកែតម្រូវមុនពេលវីសត្រូវបានដាក់ ហើយពេលវេលានៃការចុះទៅដី និងពេលវេលាទ្រទម្ងន់ក្រោយការវះកាត់គួរតែត្រូវបានពន្យារពេលឱ្យសមស្រប។
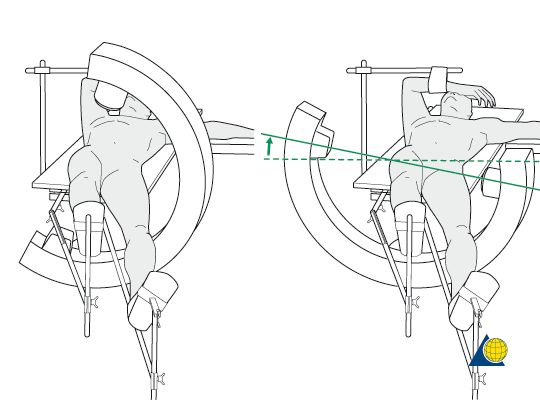
ទីតាំងវះកាត់ស្នាមវះបណ្តោយប្រវែង 3-5 សង់ទីម៉ែត្រ ត្រូវបានធ្វើឡើងនៅចុងប្រសព្វនៃកំពូលឆ្អឹងភ្លៅធំ (greater trochanter apex) ប្រហែលនៅកម្រិតឆ្អឹងខ្នងអ៊ីលីអាកខាងលើផ្នែកខាងមុខ។ ខ្សែ Kirschner អាចដាក់នៅផ្នែកខាងក្រៅនៃឆ្អឹងភ្លៅខាងលើ ហើយកែតម្រូវឱ្យស្របនឹងអ័ក្សវែងនៃឆ្អឹងភ្លៅក្រោមការឆ្លុះកាំរស្មីអ៊ិច C-arm ដើម្បីឱ្យទីតាំងនៃស្នាមវះកាន់តែត្រឹមត្រូវ។
កំណត់ចំណុចចូលចំណុចចូលគឺស្ថិតនៅចំកណ្តាលបន្តិចទៅនឹងកំពូលនៃត្រយង់ទ័រធំ ដែលត្រូវគ្នាទៅនឹងគម្លាតចំហៀង 4° នៃអ័ក្សវែងនៃប្រហោងមេឌូឡារីនៅលើទិដ្ឋភាពខាងមុខ។ នៅលើទិដ្ឋភាពចំហៀង ចំណុចចូលក្រចកមានទីតាំងនៅលើអ័ក្សវែងនៃប្រហោងមេឌូឡារី។
ចំណុចចូលម្ជុល
InsertGអ៊ីដPin Fការឆ្លុះមើលដោយប្រើពន្លឺ
ពេញលេញ Rអ៊ីម

ដោយសារតែចុងប្រសព្វនៃក្រចកមេ InterTan មានកម្រាស់ល្មម ក្រចកអាចត្រូវបានបញ្ចូលបានលុះត្រាតែមានការខួងពេញលេញក្នុងអំឡុងពេលវះកាត់។ ការខួងប្រសព្វគួរតែបញ្ឈប់នៅពេលដែលឧបករណ៍រឹតបន្តឹងនៃខួងខួងប៉ះនឹងឧបករណ៍ឆានែលចូល។ ថាតើអ័ក្សភ្លៅខាងចុងត្រូវបានខួងឬអត់អាស្រ័យលើទំហំនៃប្រហោងឆ្អឹងកងត្រូវបានកំណត់។ ប្រសិនបើកាំរស្មីអ៊ិចមុនពេលវះកាត់រកឃើញថាប្រហោងឆ្អឹងកងនៃអ័ក្សភ្លៅខាងចុងគឺច្បាស់ជាតូចចង្អៀត ឧបករណ៍ខួងអ័ក្សភ្លៅគួរតែត្រូវបានរៀបចំមុនពេលវះកាត់។ ប្រសិនបើការខួងមិនគ្រប់គ្រាន់ទេ វានឹងធ្វើឱ្យវាពិបាកក្នុងការបញ្ចូលវីស។ ក្នុងអំឡុងពេលដំណើរការវីស វាអាចញ័រក្នុងចម្ងាយតូចមួយ។ សមាសធាតុចំហៀងនៃក្រចកក្នុងឆ្អឹងកងគួរតែត្រូវបានជៀសវាង ប៉ុន្តែការគោះខ្លាំងលើកន្ទុយក្រចកគួរតែត្រូវបានជៀសវាង។ ការគោះរដុបបែបនេះអាចបណ្តាលឱ្យឆ្អឹងប្រេះយ៉ាងងាយក្នុងអំឡុងពេលវះកាត់ ឬការផ្លាស់ទីលំនៅឡើងវិញនៃការបាក់ឆ្អឹងបន្ទាប់ពីការកាត់បន្ថយ។
បញ្ចូលដៃអាវការពារជាលិកាទន់ ខួងតាមខ្សែណែនាំដោយប្រើខួង ហើយពង្រីកឆានែលភ្លៅខាងមុខសម្រាប់ក្រចកក្នុងឆ្អឹងកង (រូបភាពខាងលើ); ប្រសិនបើប្រហោងឆ្អឹងកងតូចចង្អៀត សូមប្រើខួងទន់ដែលបានខួងដើម្បីពង្រីកប្រហោងឆ្អឹងកងឱ្យមានទទឹងសមស្រប; ភ្ជាប់មគ្គុទ្ទេសក៍ បញ្ចូលក្រចកមេ InterTAN ទៅក្នុងប្រហោងឆ្អឹងកង (ខាងក្រោម);
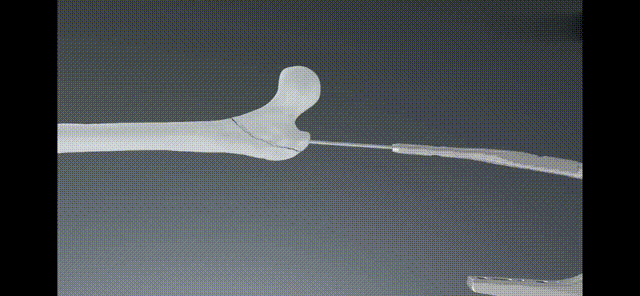
Pរ៉ិចស៊ីម៉ាល់Lកុក

ការដាក់វីសយឺត


ការដាក់វីសបង្ហាប់


វីសចូលក្នុងក្រចកចាក់សោខាងចុង


Rអារម្មណ៍Lកុក

ពានរង្វាន់បញ្ចប់
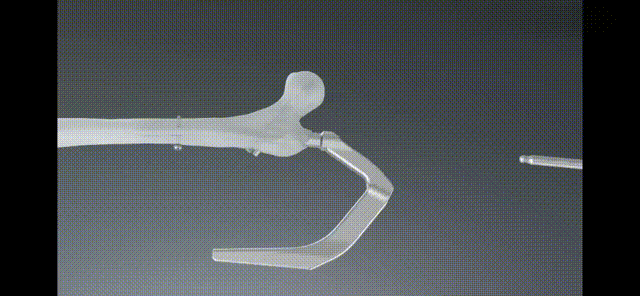
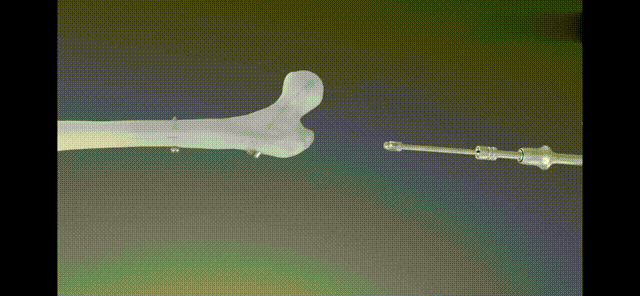
ការព្យាបាលក្រោយការវះកាត់
ថ្នាំអង់ទីប៊ីយោទិកត្រូវបានប្រើប្រាស់ជាប្រចាំដើម្បីការពារការឆ្លងមេរោគ ៤៨ ម៉ោងបន្ទាប់ពីការវះកាត់។ កាល់ស្យូម ហេប៉ារីនទម្ងន់ម៉ូលេគុលទាប និងម៉ាស៊ីនបូមខ្យល់ត្រូវបានប្រើដើម្បីការពារការកកឈាមក្នុងសរសៃឈាមវ៉ែនជ្រៅ (DVT) នៅចុងអវយវៈខាងក្រោម ហើយជំងឺវេជ្ជសាស្ត្រជាមូលដ្ឋានត្រូវបានបន្តព្យាបាល។ រូបភាពកាំរស្មីអ៊ិចធម្មតានៃឆ្អឹងអាងត្រគាក និងរូបភាពកាំរស្មីអ៊ិចខាងមុខ និងខាងក្រោយនៃសន្លាក់ត្រគាកដែលរងផលប៉ះពាល់ត្រូវបានគេយកជាប្រចាំដើម្បីយល់អំពីការកាត់បន្ថយការបាក់ឆ្អឹង និងការជួសជុលខាងក្នុង។
នៅថ្ងៃដំបូងបន្ទាប់ពីការវះកាត់ អ្នកជំងឺត្រូវបានលើកទឹកចិត្តឱ្យធ្វើការកន្ត្រាក់សាច់ដុំភ្លៅ quadriceps ក្នុងទីតាំងពាក់កណ្តាលដេក។ នៅថ្ងៃទីពីរ អ្នកជំងឺត្រូវបានណែនាំឱ្យអង្គុយលើគ្រែ។ នៅថ្ងៃទីបី អ្នកជំងឺត្រូវបានធ្វើលំហាត់ពត់ត្រគាក និងជង្គង់យ៉ាងសកម្មនៅលើគ្រែ។ មិនទ្រទម្ងន់លើអវយវៈដែលមានបញ្ហាទេ។ លើកទឹកចិត្តអ្នកជំងឺដែលមានសមត្ថភាពឱ្យទ្រទម្ងន់មួយផ្នែកលើអវយវៈដែលមានបញ្ហាក្នុងចន្លោះដែលអាចទ្រាំទ្របាន 4 សប្តាហ៍បន្ទាប់ពីការវះកាត់។ ដើរបន្តិចម្តងៗជាមួយឧបករណ៍ដើរដែលមានទម្ងន់ស្របតាមការតាមដានកាំរស្មីអ៊ិចនៅអាយុ 6 ទៅ 8 សប្តាហ៍។ អ្នកជំងឺដែលមិនអាចដើរដោយឯករាជ្យ និងមានជំងឺពុកឆ្អឹងធ្ងន់ធ្ងរ។ ចំពោះអ្នកជំងឺដែលមានការលូតលាស់ឆ្អឹងជាបន្តបន្ទាប់នៅលើកាំរស្មីអ៊ិច ពួកគេអាចដើរបន្តិចម្តងៗដោយទ្រទម្ងន់ក្រោមការទ្រទ្រង់។
អ្នកទំនាក់ទំនង៖ Yoyo (អ្នកគ្រប់គ្រងផលិតផល)
ទូរស័ព្ទ/Whatsapp: +86 15682071283
ពេលវេលាបង្ហោះ៖ ឧសភា-០៨-២០២៣











