ការបាក់ឆ្អឹងភ្លៅអន្តរឆ្អឹងខ្នងមានចំនួន 50% នៃការបាក់ឆ្អឹងត្រគាកចំពោះមនុស្សចាស់។ ការព្យាបាលបែបអភិរក្សងាយនឹងបង្កផលវិបាកដូចជា ការកកឈាមក្នុងសរសៃឈាមវ៉ែនជ្រៅ ការស្ទះសរសៃឈាមសួត ដំបៅសម្ពាធ និងការឆ្លងមេរោគសួត។ អត្រាមរណភាពក្នុងរយៈពេលមួយឆ្នាំលើសពី 20%។ ដូច្នេះ ក្នុងករណីដែលស្ថានភាពរាងកាយរបស់អ្នកជំងឺអនុញ្ញាត ការវះកាត់ជួសជុលខាងក្នុងដំបូងគឺជាការព្យាបាលដែលពេញចិត្តសម្រាប់ការបាក់ឆ្អឹងអន្តរឆ្អឹងខ្នង។
ការជួសជុលផ្នែកខាងក្នុងនៃក្រចកក្នុងខួរឆ្អឹងខ្នង (intramedullary nail fixation) បច្ចុប្បន្នគឺជាស្តង់ដារមាសសម្រាប់ការព្យាបាលការបាក់ឆ្អឹង intertrochanteric។ នៅក្នុងការសិក្សាលើកត្តាដែលជះឥទ្ធិពលដល់ការជួសជុលផ្នែកខាងក្នុងនៃ PFNA កត្តាដូចជាប្រវែងក្រចក PFNA មុំ varus និងការរចនាត្រូវបានរាយការណ៍នៅក្នុងការសិក្សាជាច្រើនពីមុន។ ទោះជាយ៉ាងណាក៏ដោយ វានៅតែមិនច្បាស់ថាតើកម្រាស់នៃក្រចកសំខាន់ប៉ះពាល់ដល់លទ្ធផលមុខងារដែរឬទេ។ ដើម្បីដោះស្រាយបញ្ហានេះ អ្នកប្រាជ្ញបរទេសបានប្រើក្រចកក្នុងខួរឆ្អឹងខ្នងដែលមានប្រវែងស្មើគ្នា ប៉ុន្តែកម្រាស់ខុសគ្នា ដើម្បីជួសជុលការបាក់ឆ្អឹង intertrochanteric ចំពោះមនុស្សចាស់ (អាយុ > 50 ឆ្នាំ) ដោយមានគោលបំណងប្រៀបធៀបថាតើមានភាពខុសគ្នានៃលទ្ធផលមុខងារដែរឬទេ។
ការសិក្សានេះរួមមានករណីបាក់ឆ្អឹងអន្តរឆ្អឹងម្ខាងចំនួន ១៩១ ដែលទាំងអស់ត្រូវបានព្យាបាលដោយការជួសជុលខាងក្នុង PFNA-II។ នៅពេលដែលឆ្អឹងត្រគៀកតូចជាងត្រូវបានបាក់ ហើយរហែកចេញ ដែកគោលខ្លីទំហំ ២០០ មីលីម៉ែត្រត្រូវបានប្រើ។ នៅពេលដែលឆ្អឹងត្រគៀកតូចជាងនៅដដែល ឬមិនទាន់រហែកចេញ ដែកគោលខ្លីខ្លាំងទំហំ ១៧០ មីលីម៉ែត្រត្រូវបានប្រើ។ អង្កត់ផ្ចិតនៃដែកគោលសំខាន់មានចាប់ពី ៩-១២ មីលីម៉ែត្រ។ ការប្រៀបធៀបសំខាន់ៗនៅក្នុងការសិក្សាផ្តោតលើសូចនាករដូចខាងក្រោម៖
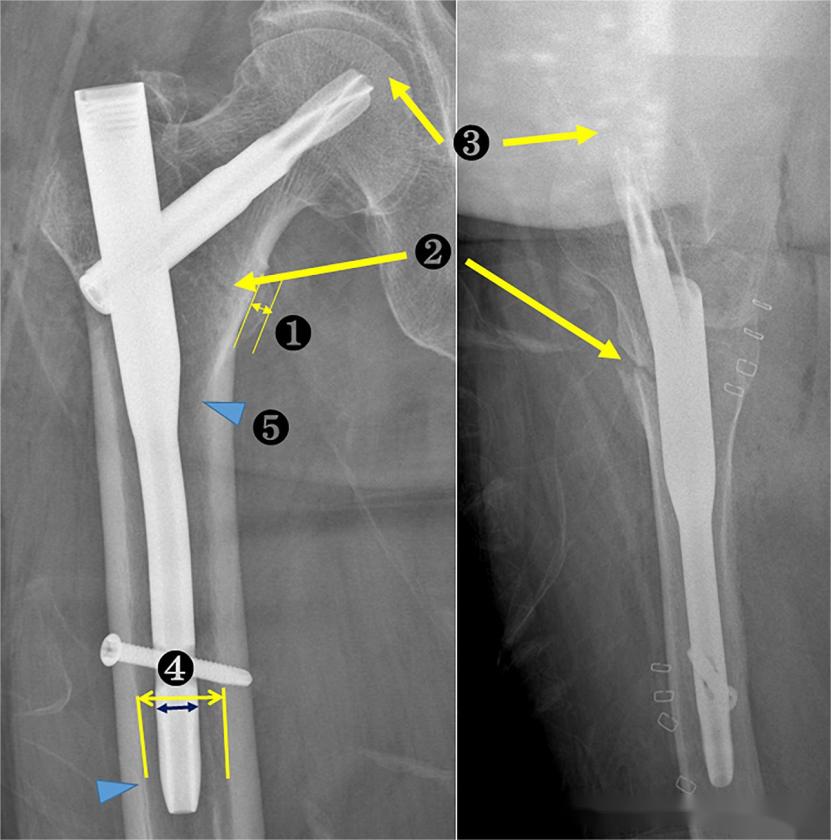
១. ទទឹងត្រយ៉ូងទ័រតូចជាង ដើម្បីវាយតម្លៃថាតើទីតាំងនោះជាស្តង់ដារឬអត់។
2. ទំនាក់ទំនងរវាងស្រទាប់កណ្តាលនៃបំណែកក្បាល-ក និងបំណែកខាងចុង ដើម្បីវាយតម្លៃគុណភាពនៃការកាត់បន្ថយ;
៣. ចម្ងាយចុង-ចុង (TAD);
៤.សមាមាត្រក្រចកទៅប្រឡាយ (NCR)។ NCR គឺជាសមាមាត្រនៃអង្កត់ផ្ចិតក្រចកមេទៅនឹងអង្កត់ផ្ចិតប្រឡាយ medullary នៅលើប្លង់វីសចាក់សោខាងចុង។
ក្នុងចំណោមអ្នកជំងឺ 191 នាក់ដែលបានរួមបញ្ចូល ការចែកចាយករណីដោយផ្អែកលើប្រវែង និងអង្កត់ផ្ចិតនៃក្រចកមេត្រូវបានបង្ហាញក្នុងរូបភាពដូចខាងក្រោម៖
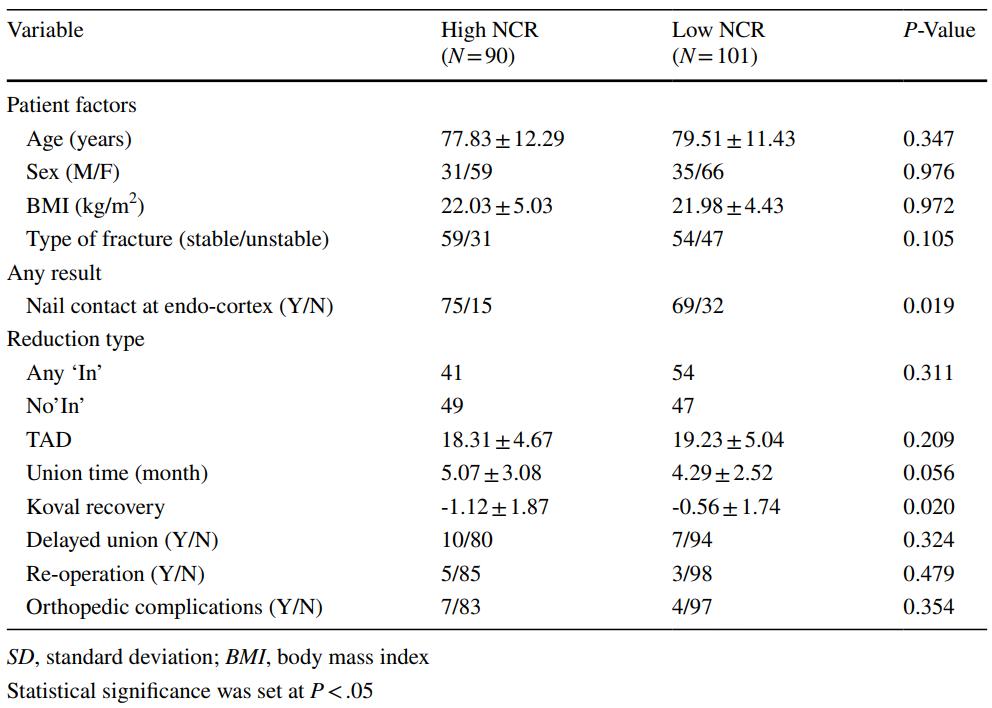
ចំនួន NCR ជាមធ្យមគឺ 68.7%។ ដោយប្រើមធ្យមភាគនេះជាកម្រិតកំណត់ ករណីដែលមាន NCR ធំជាងមធ្យមភាគត្រូវបានចាត់ទុកថាមានអង្កត់ផ្ចិតក្រចកមេក្រាស់ជាង ខណៈដែលករណីដែលមាន NCR តិចជាងមធ្យមភាគត្រូវបានចាត់ទុកថាមានអង្កត់ផ្ចិតក្រចកមេស្តើងជាង។ នេះបាននាំឱ្យមានការចាត់ថ្នាក់អ្នកជំងឺទៅជាក្រុមក្រចកមេក្រាស់ (90 ករណី) និងក្រុមក្រចកមេស្តើង (101 ករណី)។
លទ្ធផលបង្ហាញថា មិនមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់ខាងស្ថិតិរវាងក្រុមក្រចកធំក្រាស់ និងក្រុមក្រចកធំស្តើង ទាក់ទងនឹងចម្ងាយចុង-ចុង ពិន្ទុ Koval អត្រាជាសះស្បើយយឺត អត្រាវះកាត់ឡើងវិញ និងផលវិបាកផ្នែកឆ្អឹងនោះទេ។
ស្រដៀងគ្នាទៅនឹងការសិក្សានេះ អត្ថបទមួយត្រូវបានបោះពុម្ពផ្សាយនៅក្នុង "Journal of Orthopaedic Trauma" ក្នុងឆ្នាំ 2021៖ [ចំណងជើងនៃអត្ថបទ]។
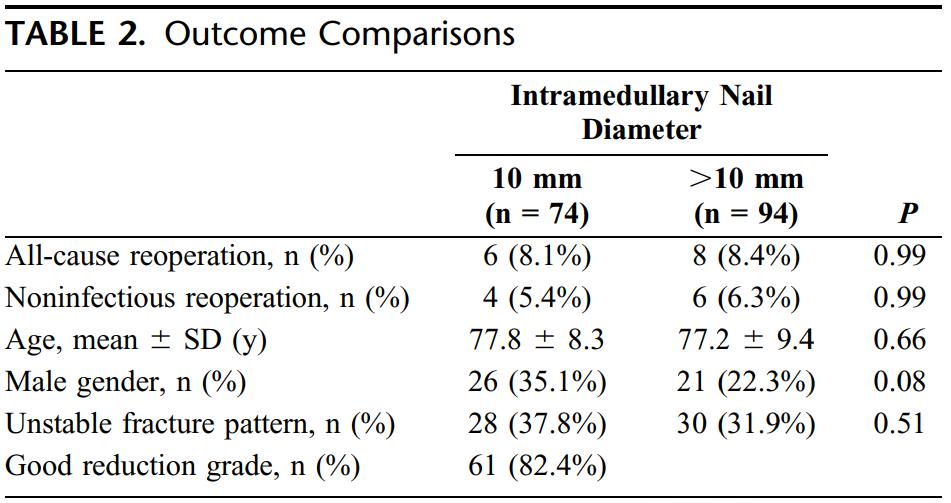
ការសិក្សានេះរួមមានអ្នកជំងឺវ័យចំណាស់ចំនួន 168 នាក់ (អាយុ > 60 ឆ្នាំ) ដែលមានការបាក់ឆ្អឹង intertrochanteric ដែលទាំងអស់ត្រូវបានព្យាបាលដោយក្រចក cephalomedullary។ ដោយផ្អែកលើអង្កត់ផ្ចិតនៃក្រចកមេ អ្នកជំងឺត្រូវបានបែងចែកជាក្រុម 10 មីលីម៉ែត្រ និងក្រុមដែលមានអង្កត់ផ្ចិតធំជាង 10 មីលីម៉ែត្រ។ លទ្ធផលក៏បានបង្ហាញផងដែរថា មិនមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់ខាងស្ថិតិនៅក្នុងអត្រាវះកាត់ឡើងវិញ (ទាំងរួម ឬមិនឆ្លង) រវាងក្រុមទាំងពីរនោះទេ។ អ្នកនិពន្ធនៃការសិក្សាបានណែនាំថា ចំពោះអ្នកជំងឺវ័យចំណាស់ដែលមានការបាក់ឆ្អឹង intertrochanteric ការប្រើក្រចកមេដែលមានអង្កត់ផ្ចិត 10 មីលីម៉ែត្រគឺគ្រប់គ្រាន់ហើយ ហើយមិនចាំបាច់មានការ reaming ច្រើនពេកទេ ព្រោះវានៅតែអាចសម្រេចបានលទ្ធផលមុខងារអំណោយផល។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២៣ ខែកុម្ភៈ ឆ្នាំ ២០២៤