មានវិធីសាស្ត្រវះកាត់ពីរប្រភេទគឺ វីសបន្ទះ និងម្ជុលក្នុងខួរឆ្អឹងខ្នង ដែលប្រភេទទីមួយរួមមានវីសបន្ទះទូទៅ និងវីសបន្ទះបង្ហាប់ប្រព័ន្ធ AO ហើយប្រភេទទីពីររួមមានម្ជុលបិទ និងបើក ឬម្ជុលថយក្រោយ។ ជម្រើសគឺផ្អែកលើទីតាំងជាក់លាក់ និងប្រភេទនៃការបាក់ឆ្អឹង។
ការជួសជុលម្ជុលក្នុងឆ្អឹងកងមានគុណសម្បត្តិនៃការប៉ះពាល់តិច ការរបូតចេញតិច ការជួសជុលមានស្ថេរភាព មិនចាំបាច់ជួសជុលខាងក្រៅជាដើម។ វាសមស្របសម្រាប់ការបាក់ឆ្អឹងភ្លៅកណ្តាល 1/3 ខាងលើ 1/3 ការបាក់ឆ្អឹងច្រើនផ្នែក និងការបាក់ឆ្អឹងដោយសាររោគសាស្ត្រ។ ចំពោះការបាក់ឆ្អឹង 1/3 ខាងក្រោម ដោយសារតែប្រហោងឆ្អឹងកងធំ និងឆ្អឹងដែលមានសរសៃច្រើន វាពិបាកក្នុងការគ្រប់គ្រងការបង្វិលនៃម្ជុលក្នុងឆ្អឹងកង ហើយការជួសជុលមិនរឹងមាំទេ ទោះបីជាវាអាចត្រូវបានពង្រឹងដោយវីសក៏ដោយ ប៉ុន្តែវាសាកសមជាងសម្រាប់វីសបន្ទះដែក។
I ការជួសជុលបើកចំហរខាងក្នុងសម្រាប់ការបាក់ឆ្អឹងភ្លៅដោយប្រើក្រចកក្នុងខួរឆ្អឹងខ្នង
(1) ការវះកាត់៖ ការវះកាត់ភ្លៅផ្នែកចំហៀង ឬខាងក្រោយត្រូវបានធ្វើឡើងនៅចំកណ្តាលកន្លែងបាក់ឆ្អឹង ដែលមានប្រវែង 10-12 សង់ទីម៉ែត្រ ដោយកាត់តាមស្បែក និងជាលិកាភ្ជាប់ធំទូលាយ ហើយបង្ហាញសាច់ដុំភ្លៅផ្នែកចំហៀង។
ស្នាមវះចំហៀងត្រូវបានធ្វើឡើងនៅលើបន្ទាត់រវាងសាច់ដុំធំ (greater trochanter) និងឆ្អឹងភ្លៅ (lateral condyle) ហើយស្នាមវះស្បែកនៃស្នាមវះខាងក្រោយគឺដូចគ្នា ឬយឺតជាងបន្តិច ដោយភាពខុសគ្នាចម្បងគឺថា ស្នាមវះចំហៀងបំបែកសាច់ដុំ vastus lateralis ខណៈពេលដែលស្នាមវះខាងក្រោយចូលទៅក្នុងចន្លោះខាងក្រោយនៃសាច់ដុំ vastus lateralis តាមរយៈសាច់ដុំ vastus lateralis។ (រូបភាព 3.5.5.2-1, 3.5.5.2-2)។
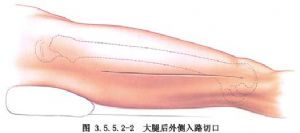
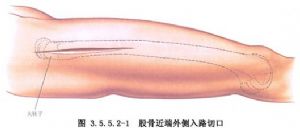
ម៉្យាងវិញទៀត ការវះកាត់ផ្នែកខាងមុខ និងចំហៀងត្រូវបានធ្វើឡើងតាមរយៈខ្សែបន្ទាត់ពីឆ្អឹងខ្នងអ៊ីលីអាកខាងលើផ្នែកខាងមុខរហូតដល់គែមខាងក្រៅនៃឆ្អឹងជំនីរ ហើយអាចចូលទៅដល់បានតាមរយៈសាច់ដុំភ្លៅចំហៀង និងសាច់ដុំ rectus femoris ដែលអាចធ្វើឱ្យសាច់ដុំភ្លៅកណ្តាល និងសាខាសរសៃប្រសាទទៅកាន់សាច់ដុំភ្លៅចំហៀង និងសាខានៃសរសៃឈាមខាងក្រៅ rotator femoris រងរបួស ហើយដូច្នេះវាកម្រ ឬមិនដែលត្រូវបានគេប្រើ (រូបភាព 3.5.5.2-3)។
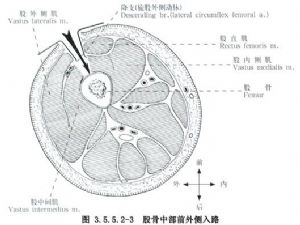
(2) ការលាតត្រដាង៖ ញែកសាច់ដុំភ្លៅចំហៀង ហើយទាញទៅមុខ ហើយបញ្ចូលវានៅចន្លោះពេលរបស់វាជាមួយសាច់ដុំ biceps femoris ឬកាត់ និងញែកសាច់ដុំភ្លៅចំហៀងដោយផ្ទាល់ ប៉ុន្តែការហូរឈាមមានច្រើនជាង។ កាត់ periosteum ដើម្បីបង្ហាញចុងខាងលើ និងខាងក្រោមដែលបាក់នៃការបាក់ឆ្អឹងភ្លៅ ហើយបង្ហាញវិសាលភាពដល់កម្រិតដែលវាអាចត្រូវបានសង្កេតឃើញ និងស្តារឡើងវិញ ហើយបកជាលិកាទន់ចេញតិចតួចតាមដែលអាចធ្វើទៅបាន។
(3) ការជួសជុលការជួសជុលខាងក្នុង៖ បញ្ចូលអវយវៈដែលមានបញ្ហា បើកចុងដែលបាក់ជិត បញ្ចូលម្ជុលផ្កាព្រូន ឬម្ជុលរាងអក្សរ V ចូលទៅក្នុងខួរឆ្អឹងខ្នង ហើយព្យាយាមវាស់ថាតើកម្រាស់ម្ជុលសមស្របឬអត់។ ប្រសិនបើមានប្រហោងខួរឆ្អឹងខ្នងរួមតូច ឧបករណ៍ពង្រីកប្រហោងខួរឆ្អឹងខ្នងអាចត្រូវបានប្រើដើម្បីជួសជុល និងពង្រីកប្រហោងឱ្យបានត្រឹមត្រូវ ដើម្បីការពារម្ជុលពីការមិនអាចចូល និងមិនអាចទាញចេញបាន។ ជួសជុលចុងដែលបាក់ជិតដោយប្រើឧបករណ៍កាន់ឆ្អឹង បញ្ចូលម្ជុលក្នុងខួរឆ្អឹងខ្នងថយក្រោយ ជ្រាបចូលទៅក្នុងឆ្អឹងភ្លៅពីឆ្អឹងភ្លៅធំ ហើយនៅពេលដែលចុងម្ជុលរុញឡើងលើស្បែក ធ្វើស្នាមវះតូចមួយទំហំ 3 សង់ទីម៉ែត្រនៅកន្លែងនោះ ហើយបន្តបញ្ចូលម្ជុលក្នុងខួរឆ្អឹងខ្នងរហូតដល់វាលាតត្រដាងនៅខាងក្រៅស្បែក។ ម្ជុលក្នុងខួរឆ្អឹងខ្នងត្រូវបានដកចេញ បង្វែរទិសដៅ ឆ្លងកាត់រន្ធចេញពីឆ្អឹងភ្លៅធំ ហើយបន្ទាប់មកបញ្ចូលជិតទៅនឹងប្លង់នៃផ្នែកកាត់។ ម្ជុលក្នុងខួរឆ្អឹងខ្នងដែលបានកែលម្អមានចុងមូលតូចៗដែលមានរន្ធស្រង់ចេញ។ បន្ទាប់មកមិនចាំបាច់ទាញចេញ និងផ្លាស់ប្តូរទិសដៅទេ ហើយម្ជុលអាចត្រូវបានដាល់ចេញ ហើយបន្ទាប់មកដាល់ចូលតែម្តង។ ម្យ៉ាងវិញទៀត ម្ជុលអាចត្រូវបានបញ្ចូលថយក្រោយដោយប្រើម្ជុលណែនាំ ហើយលាតចេញពីខាងក្រៅស្នាមវះធំ ហើយបន្ទាប់មកម្ជុលក្នុងខួរឆ្អឹងខ្នងអាចត្រូវបានបញ្ចូលទៅក្នុងប្រហោងខួរឆ្អឹងខ្នង។
ការស្តារឡើងវិញបន្ថែមទៀតនៃការបាក់ឆ្អឹង។ ការតម្រឹមកាយវិភាគសាស្ត្រអាចសម្រេចបានដោយប្រើកម្លាំងទាញនៃម្ជុល intramedullary ជិតរួមជាមួយនឹងការបង្វិលឆ្អឹង ការទាញ និងការប៉ះផ្នែកខាងលើនៃការបាក់ឆ្អឹង។ ការជួសជុលត្រូវបានសម្រេចជាមួយនឹងឧបករណ៍កាន់ឆ្អឹង ហើយម្ជុល intramedullary ត្រូវបានរុញដើម្បីឱ្យរន្ធទាញយករបស់ម្ជុលត្រូវបានដឹកនាំទៅខាងក្រោយដើម្បីឱ្យស្របតាមកោងនៃភ្លៅ។ ចុងម្ជុលគួរតែទៅដល់ផ្នែកសមស្របនៃចុងខាងចុងនៃការបាក់ឆ្អឹង ប៉ុន្តែមិនមែនឆ្លងកាត់ស្រទាប់ឆ្អឹងខ្ចីទេ ហើយចុងម្ជុលគួរតែទុកចម្ងាយ 2 សង់ទីម៉ែត្រនៅខាងក្រៅ trochanter ដើម្បីឱ្យវាអាចត្រូវបានដកចេញនៅពេលក្រោយ។ (រូបភាព 3.5.5.2-4)។
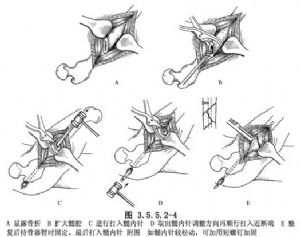
បន្ទាប់ពីភ្ជាប់រួច សូមសាកល្បងចលនាអកម្មនៃអវយវៈ ហើយសង្កេតមើលអស្ថិរភាពណាមួយ។ ប្រសិនបើចាំបាច់ត្រូវជំនួសម្ជុលចាក់ចូលខួរឆ្អឹងខ្នងក្រាស់ជាងនេះ វាអាចត្រូវបានដកចេញ និងជំនួសវិញ។ ប្រសិនបើមានការរលុង និងភាពមិនស្ថិតស្ថេរបន្តិចបន្តួច វីសអាចត្រូវបានបន្ថែមដើម្បីពង្រឹងការភ្ជាប់។ (រូបភាព 3.5.5.2-4)។
មុខរបួសត្រូវបានលាងសម្អាត និងបិទជាស្រទាប់ៗ។ បង់រុំប្រឆាំងនឹងការបង្វិលខាងក្រៅត្រូវបានដាក់។
វីសបន្ទះទី II ភ្ជាប់ខាងក្នុង
ការជួសជុលខាងក្នុងជាមួយវីសបន្ទះដែកអាចត្រូវបានប្រើនៅគ្រប់ផ្នែកទាំងអស់នៃដើមភ្លៅ ប៉ុន្តែផ្នែកខាងក្រោម 1/3 គឺសមរម្យជាងសម្រាប់ការជួសជុលប្រភេទនេះ ដោយសារតែប្រហោងឆ្អឹងអាងត្រគាកធំទូលាយ។ បន្ទះដែកទូទៅ ឬបន្ទះដែកបង្ហាប់ AO អាចប្រើបាន។ បន្ទះដែកទូទៅ ឬបន្ទះដែកបង្ហាប់ AO មានភាពរឹងមាំ និងត្រូវបានជួសជុលយ៉ាងរឹងមាំជាងមុន ដោយមិនចាំបាច់មានការជួសជុលពីខាងក្រៅ។ ទោះជាយ៉ាងណាក៏ដោយ ពួកវាទាំងពីរមិនអាចជៀសវាងតួនាទីនៃការបិទបាំងភាពតានតឹង និងអនុលោមតាមគោលការណ៍នៃកម្លាំងស្មើគ្នា ដែលត្រូវការកែលម្អ។
វិធីសាស្ត្រនេះមានជួរនៃការរបកធំជាង ការតភ្ជាប់ខាងក្នុងកាន់តែច្រើន ប៉ះពាល់ដល់ការព្យាបាល ហើយក៏មានចំណុចខ្វះខាតផងដែរ។
នៅពេលដែលមានការខ្វះខាតនៃលក្ខខណ្ឌម្ជុល intramedullary ការបាក់ឆ្អឹងចាស់កោង medullary ឬផ្នែកធំនៃផ្នែកដែលមិនអាចឆ្លងកាត់បាន និងផ្នែកខាងក្រោម 1/3 នៃការបាក់ឆ្អឹងអាចសម្របខ្លួនបានច្រើនជាង។
(1) ការវះកាត់ភ្លៅចំហៀង ឬខាងក្រោយ។
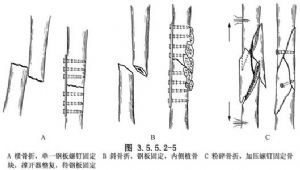
(2)(2) ការលាតត្រដាងនៃការបាក់ឆ្អឹង ហើយអាស្រ័យលើកាលៈទេសៈ វាគួរតែត្រូវបានកែតម្រូវ និងជួសជុលខាងក្នុងជាមួយវីសបន្ទះ។ បន្ទះគួរតែត្រូវបានដាក់នៅផ្នែកតានតឹងចំហៀង វីសគួរតែឆ្លងកាត់ស្រទាប់ខាងក្រៅទាំងសងខាង ហើយប្រវែងនៃបន្ទះគួរតែមាន 4-5 ដងនៃអង្កត់ផ្ចិតនៃឆ្អឹងនៅកន្លែងបាក់ឆ្អឹង។ ប្រវែងនៃបន្ទះគឺ 4 ទៅ 8 ដងនៃអង្កត់ផ្ចិតនៃឆ្អឹងបាក់។ បន្ទះរន្ធ 6 ទៅ 8 ត្រូវបានគេប្រើជាទូទៅនៅក្នុងឆ្អឹងភ្លៅ។ បំណែកឆ្អឹងធំៗដែលត្រូវបានកំទេចអាចត្រូវបានជួសជុលជាមួយវីសបន្ថែម ហើយការផ្សាំឆ្អឹងមួយចំនួនធំអាចត្រូវបានដាក់ក្នុងពេលតែមួយនៅផ្នែកកណ្តាលនៃការបាក់ឆ្អឹងដែលត្រូវបានកំទេច។ (រូបភាព 3.5.5.2-5)។
លាងសម្អាត និងបិទជាស្រទាប់ៗ។ អាស្រ័យលើប្រភេទវីសបន្ទះដែលបានប្រើ វាត្រូវបានសម្រេចចិត្តថាតើត្រូវអនុវត្តការជួសជុលខាងក្រៅជាមួយម្នាងសិលាឬអត់។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២៧ ខែមីនា ឆ្នាំ ២០២៤










