ការបាក់ឆ្អឹងឆ្អឹងកង គឺជាការបាក់ឆ្អឹងអវយវៈខាងលើមួយក្នុងចំណោមការបាក់ឆ្អឹងទូទៅបំផុតនៅក្នុងការអនុវត្តគ្លីនិក ដោយ 82% នៃការបាក់ឆ្អឹងឆ្អឹងកងគឺជាការបាក់ឆ្អឹងពាក់កណ្តាលអ័ក្ស។ ការបាក់ឆ្អឹងកងភាគច្រើនដែលគ្មានការផ្លាស់ទីលំនៅគួរឱ្យកត់សម្គាល់អាចត្រូវបានព្យាបាលដោយវិធីអភិរក្សជាមួយនឹងការបង់រុំរាងជាប្រាំបី ខណៈពេលដែលការបាក់ឆ្អឹងដែលមានការផ្លាស់ទីលំនៅគួរឱ្យកត់សម្គាល់ ជាលិកាទន់ដែលស្ថិតនៅចន្លោះ ហានិភ័យនៃការចុះខ្សោយសរសៃឈាម ឬសរសៃប្រសាទ ឬតម្រូវការមុខងារខ្ពស់អាចត្រូវការការជួសជុលខាងក្នុងជាមួយនឹងបន្ទះ។ អត្រានៃការបាក់ឆ្អឹងកងបន្ទាប់ពីការជួសជុលខាងក្នុងនៃការបាក់ឆ្អឹងកងគឺទាប ប្រហែល 2.6%។ ការបាក់ឆ្អឹងកងដែលមានរោគសញ្ញាជាធម្មតាត្រូវការការវះកាត់កែសម្រួល ដោយវិធីសាស្រ្តសំខាន់គឺការផ្សាំឆ្អឹង cancellous រួមផ្សំជាមួយនឹងការជួសជុលខាងក្នុង។ ទោះជាយ៉ាងណាក៏ដោយ ការគ្រប់គ្រងការបាក់ឆ្អឹងកង atrophic កើតឡើងវិញចំពោះអ្នកជំងឺដែលបានឆ្លងកាត់ការជួសជុលការបាក់ឆ្អឹងកងរួចហើយគឺជាបញ្ហាប្រឈមយ៉ាងខ្លាំង ហើយនៅតែជាបញ្ហាសម្រាប់ទាំងគ្រូពេទ្យ និងអ្នកជំងឺ។
ដើម្បីដោះស្រាយបញ្ហានេះ សាស្ត្រាចារ្យម្នាក់នៅមន្ទីរពេទ្យកាកបាទក្រហមស៊ីអានបានប្រើប្រាស់ការផ្សាំឆ្អឹងអ៊ីលីអាកដោយខ្លួនឯង (autologous iliac bone grafting) ប្រកបដោយភាពច្នៃប្រឌិត រួមផ្សំជាមួយនឹងការផ្សាំឆ្អឹងកានែលដោយខ្លួនឯង ដើម្បីព្យាបាលការបាក់ឆ្អឹងឆ្អឹងកងដែលមិនស្ថិតស្ថេរ បន្ទាប់ពីការវះកាត់កែសម្រួលឡើងវិញដែលបរាជ័យ ដោយសម្រេចបានលទ្ធផលអំណោយផល។ លទ្ធផលស្រាវជ្រាវត្រូវបានបោះពុម្ពផ្សាយនៅក្នុងទិនានុប្បវត្តិ "International Orthopaedics"។

នីតិវិធីវះកាត់
នីតិវិធីវះកាត់ជាក់លាក់អាចសង្ខេបបានដូចរូបភាពខាងក្រោម៖
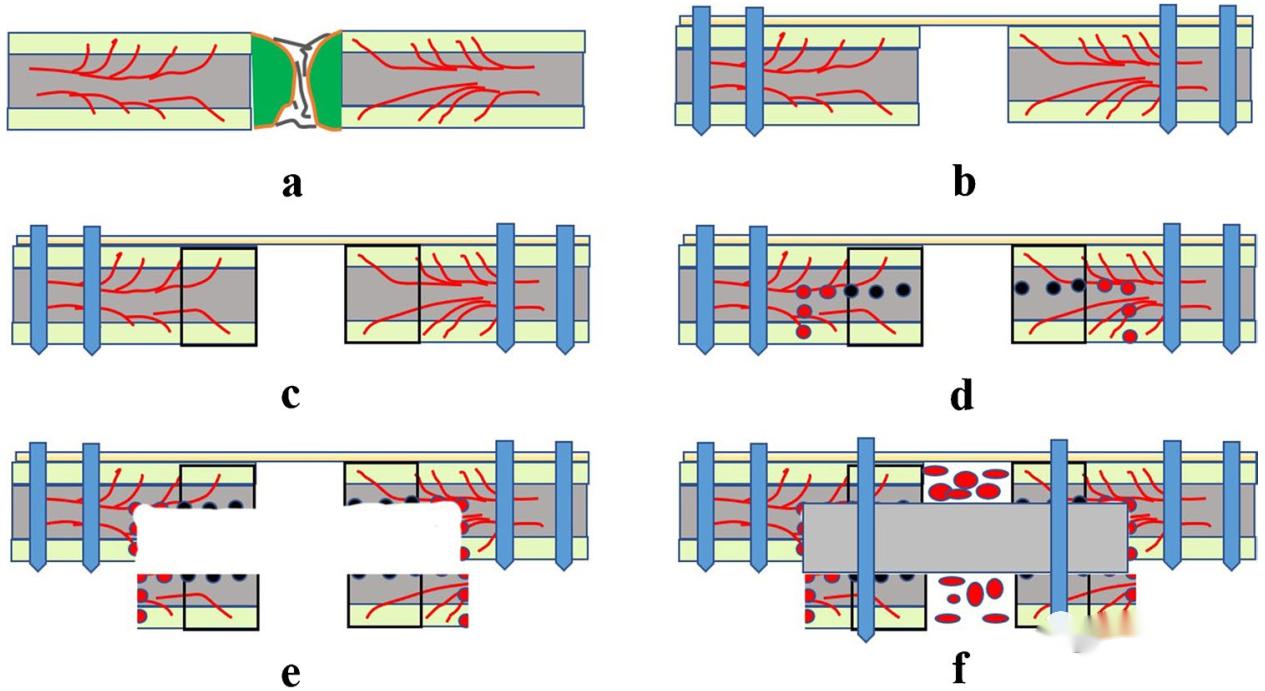
ក: យកការជួសជុល clavicular ដើមចេញ យកស្លាកស្នាមឆ្អឹង sclerotic និងសរសៃនៅចុងបាក់នៃការបាក់ឆ្អឹងចេញ។
ខ: បន្ទះប្លាស្ទិកសម្រាប់សាងសង់ឆ្អឹងកងឆ្អឹងត្រូវបានប្រើ វីសចាក់សោត្រូវបានបញ្ចូលទៅចុងខាងក្នុង និងខាងក្រៅដើម្បីរក្សាស្ថេរភាពរួមនៃឆ្អឹងកងឆ្អឹង ហើយវីសមិនត្រូវបានជួសជុលនៅក្នុងតំបន់ដែលត្រូវព្យាបាលនៅចុងបាក់នៃឆ្អឹងកងឆ្អឹងនោះទេ។
គ: បន្ទាប់ពីជួសជុលបន្ទះរួច សូមខួងរន្ធដោយប្រើម្ជុល Kirschler តាមបណ្តោយចុងបាក់ឆ្អឹងទៅខាងក្នុង និងខាងក្រៅរហូតដល់រន្ធនោះហូរឈាម (សញ្ញាម្ទេសក្រហម) ដែលបង្ហាញពីការដឹកជញ្ជូនឈាមឆ្អឹងល្អនៅទីនេះ។
ឃ: នៅពេលនេះ បន្តខួង 5mm ទាំងខាងក្នុង និងខាងក្រៅ ហើយខួងរន្ធបណ្តោយនៅខាងក្រោយ ដែលអំណោយផលដល់ការវះកាត់ឆ្អឹងលើកក្រោយ។
ង៖ បន្ទាប់ពីការវះកាត់ឆ្អឹងតាមបណ្តោយរន្ធខួងដើម សូមរំកិលស្រទាប់ឆ្អឹងខាងក្រោមចុះក្រោមដើម្បីទុកជាចង្អូរឆ្អឹង។
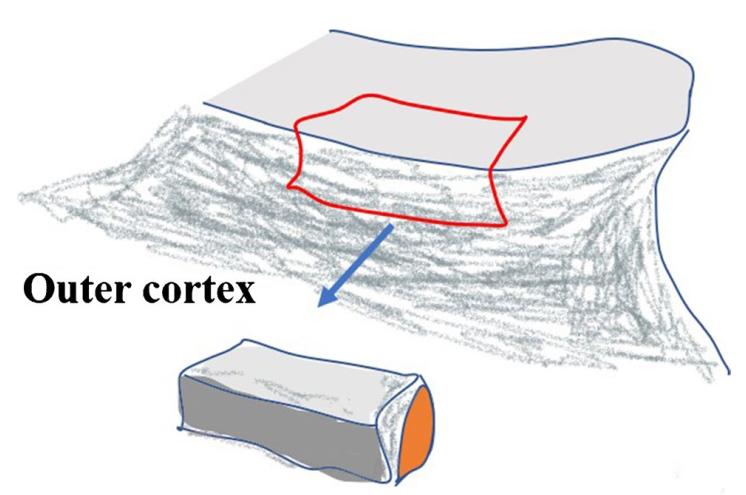
ច: ឆ្អឹងអ៊ីលីអាកទ្វេភាគីត្រូវបានដាំនៅក្នុងចង្អូរឆ្អឹង ហើយបន្ទាប់មកស្រទាប់ខាងលើ ស្រទាប់អ៊ីលីអាកខាងលើ និងស្រទាប់ខាងក្រោមត្រូវបានជួសជុលដោយវីស។ ឆ្អឹងអ៊ីលីអាកត្រូវបានបញ្ចូលទៅក្នុងចន្លោះបាក់ឆ្អឹង។
ធម្មតា
ករណី៖
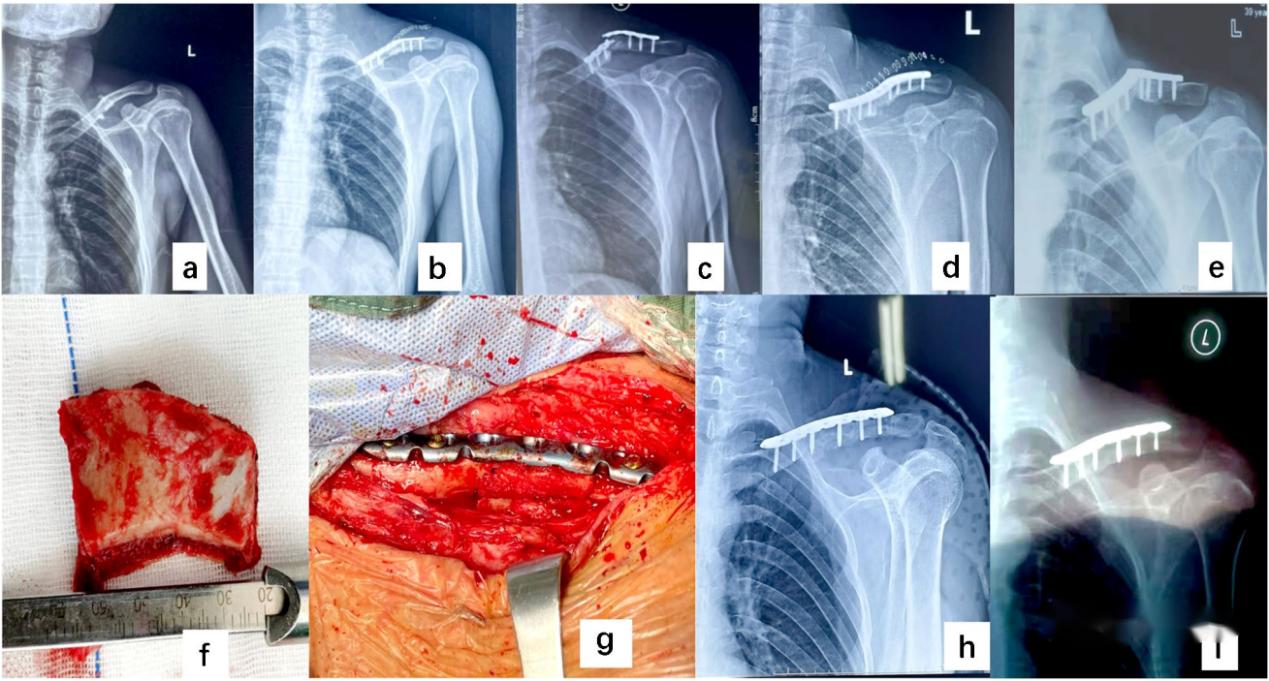
▲ អ្នកជំងឺជាបុរសអាយុ 42 ឆ្នាំ ដែលមានការបាក់ឆ្អឹងកណ្តាលនៃឆ្អឹងកងខាងឆ្វេងដែលបណ្តាលមកពីរបួស (ក); ក្រោយពេលវះកាត់ (ខ); ការបាក់ឆ្អឹងដែលបានជួសជុល និងឆ្អឹងមិនជាប់គ្នាក្នុងរយៈពេល 8 ខែបន្ទាប់ពីការវះកាត់ (គ); បន្ទាប់ពីការជួសជុលលើកដំបូង (ឃ); ការបាក់បន្ទះដែក 7 ខែបន្ទាប់ពីការជួសជុល និងមិនជាសះស្បើយ (ង); ការបាក់ឆ្អឹងបានជាសះស្បើយ (ជ, អ៊ី) បន្ទាប់ពីការផ្សាំឆ្អឹងរចនាសម្ព័ន្ធ (ច, ឆ) នៃស្រទាប់ឆ្អឹងអ៊ីលីញ៉ូម។
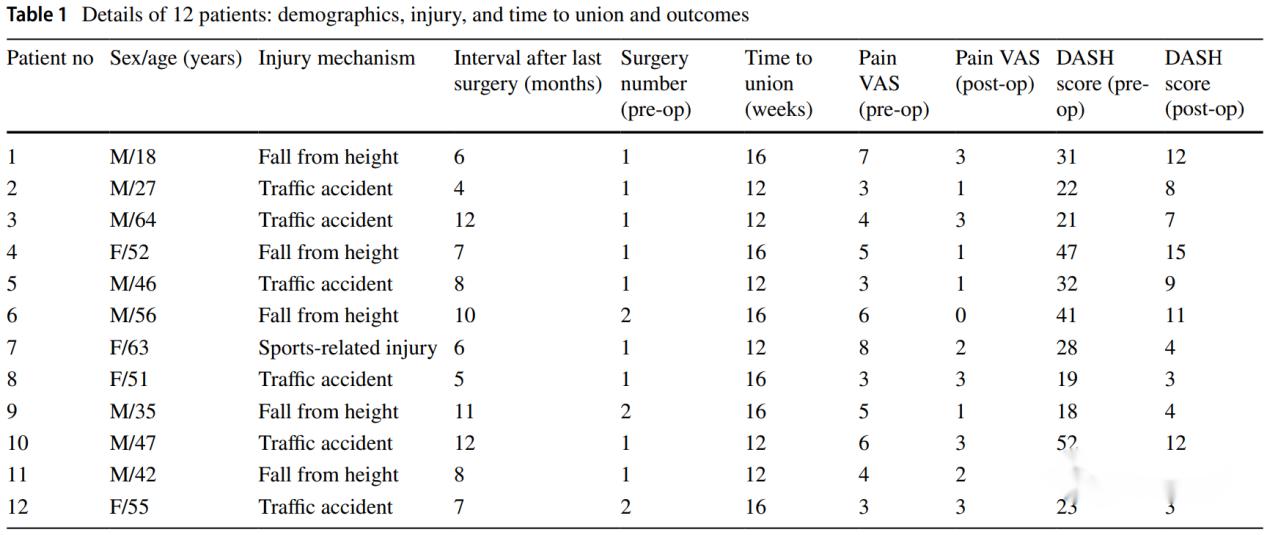
នៅក្នុងការសិក្សារបស់អ្នកនិពន្ធ ករណីឆ្អឹងមិនរឹងមាំសរុបចំនួន 12 ត្រូវបានរួមបញ្ចូល ដែលទាំងអស់សុទ្ធតែសម្រេចបានការជាសះស្បើយនៃឆ្អឹងបន្ទាប់ពីការវះកាត់ ហើយអ្នកជំងឺ 2 នាក់មានផលវិបាក ករណី 1 នៃការកកឈាមក្នុងសរសៃឈាមវ៉ែនកូនគោ និងករណី 1 នៃការឈឺចាប់នៅពេលដកឆ្អឹងអ៊ីលីអាកចេញ។
ការមិនភ្ជាប់ឆ្អឹង clavicular ដែលធន់នឹងការព្យាបាល គឺជាបញ្ហាដ៏លំបាកមួយនៅក្នុងការអនុវត្តគ្លីនិក ដែលនាំមកនូវបន្ទុកផ្លូវចិត្តយ៉ាងធ្ងន់ធ្ងរដល់ទាំងអ្នកជំងឺ និងវេជ្ជបណ្ឌិត។ វិធីសាស្ត្រនេះ រួមផ្សំជាមួយនឹងការផ្សាំឆ្អឹងរចនាសម្ព័ន្ធនៃឆ្អឹង cortical នៃ ilium និងការផ្សាំឆ្អឹង cancellous សម្រេចបានលទ្ធផលល្អនៃការជាសះស្បើយឆ្អឹង ហើយប្រសិទ្ធភាពគឺត្រឹមត្រូវ ដែលអាចប្រើជាឯកសារយោងសម្រាប់គ្រូពេទ្យ។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២៣ ខែមីនា ឆ្នាំ ២០២៤