ការបាក់ឆ្អឹងនៅតំបន់ intertrochanteric នៃឆ្អឹងភ្លៅមានចំនួន 50% នៃការបាក់ឆ្អឹងត្រគាក ហើយជាប្រភេទនៃការបាក់ឆ្អឹងទូទៅបំផុតចំពោះអ្នកជំងឺវ័យចំណាស់។ ការជួសជុលក្រចកដៃក្នុងឆ្អឹងគឺជាស្តង់ដារមាសសម្រាប់ការព្យាបាលដោយការវះកាត់នៃការបាក់ឆ្អឹង intertrochanteric។ មានការឯកភាពគ្នាក្នុងចំណោមគ្រូពេទ្យវះកាត់ឆ្អឹងដើម្បីជៀសវាង "ឥទ្ធិពលខ្លី" ដោយប្រើក្រចកវែង ឬខ្លី ប៉ុន្តែបច្ចុប្បន្ននេះមិនមានការឯកភាពគ្នាលើជម្រើសរវាងក្រចកវែង និងក្រចកខ្លីនោះទេ។
តាមទ្រឹស្តី ក្រចកខ្លីអាចធ្វើឱ្យពេលវេលាវះកាត់ខ្លីជាងមុន កាត់បន្ថយការបាត់បង់ឈាម និងជៀសវាងការឆ្លាក់ឡើងវិញ ខណៈពេលដែលក្រចកវែងផ្តល់នូវស្ថេរភាពកាន់តែប្រសើរ។ ក្នុងអំឡុងពេលដំណើរការបញ្ចូលក្រចក វិធីសាស្ត្រធម្មតាសម្រាប់វាស់ប្រវែងក្រចកវែងគឺវាស់ជម្រៅនៃម្ជុលណែនាំដែលបានបញ្ចូល។ ទោះជាយ៉ាងណាក៏ដោយ វិធីសាស្ត្រនេះជាធម្មតាមិនសូវត្រឹមត្រូវទេ ហើយប្រសិនបើមានគម្លាតប្រវែង ការជំនួសក្រចកក្នុងខួរឆ្អឹងខ្នងអាចនាំឱ្យមានការបាត់បង់ឈាមកាន់តែច្រើន បង្កើនរបួសវះកាត់ និងពន្យារពេលវេលាវះកាត់។ ដូច្នេះ ប្រសិនបើប្រវែងដែលត្រូវការនៃក្រចកក្នុងខួរឆ្អឹងខ្នងអាចត្រូវបានវាយតម្លៃមុនពេលវះកាត់ គោលដៅនៃការបញ្ចូលក្រចកអាចសម្រេចបានក្នុងការប៉ុនប៉ងមួយដង ដោយជៀសវាងហានិភ័យក្នុងពេលវះកាត់។
ដើម្បីដោះស្រាយបញ្ហាប្រឈមផ្នែកគ្លីនិកនេះ អ្នកប្រាជ្ញបរទេសបានប្រើប្រាស់ប្រអប់វេចខ្ចប់ក្រចកក្នុងខួរឆ្អឹងខ្នង (Box) ដើម្បីវាយតម្លៃប្រវែងក្រចកក្នុងខួរឆ្អឹងខ្នងជាមុនសិន ក្រោមការឆ្លុះកាំរស្មីអ៊ិច ដែលហៅថា "បច្ចេកទេសប្រអប់"។ ប្រសិទ្ធភាពនៃការអនុវត្តផ្នែកគ្លីនិកគឺល្អ ដូចដែលបានចែករំលែកខាងក្រោម៖
ដំបូង ដាក់អ្នកជំងឺនៅលើគ្រែសម្រាប់ទាញ ហើយអនុវត្តការកាត់បន្ថយបិទជិតជាប្រចាំក្រោមការទាញ។ បន្ទាប់ពីសម្រេចបានការកាត់បន្ថយដែលពេញចិត្ត សូមយកក្រចកក្នុងខួរឆ្អឹងខ្នងដែលមិនទាន់បើក (រួមទាំងប្រអប់វេចខ្ចប់) ហើយដាក់ប្រអប់វេចខ្ចប់នៅពីលើឆ្អឹងភ្លៅនៃអវយវៈដែលមានបញ្ហា៖
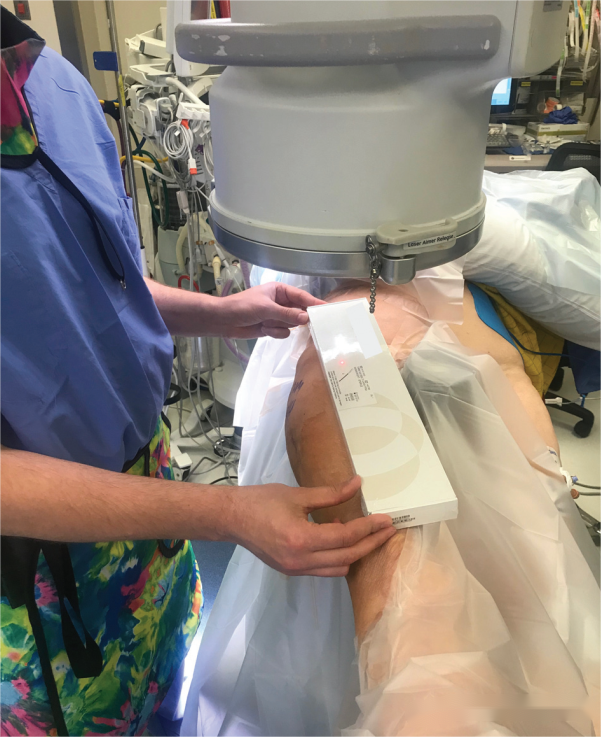
ដោយមានជំនួយពីម៉ាស៊ីនឆ្លុះកាំរស្មីអ៊ិច C-arm ទីតាំងយោងជិតគឺត្រូវតម្រឹមចុងជិតនៃក្រចកក្នុងខួរឆ្អឹងខ្នងជាមួយនឹងស្រទាប់ខាងក្រៅខាងលើកញ្ចឹងកឆ្អឹងភ្លៅ ហើយដាក់វានៅលើការលាតសន្ធឹងនៃចំណុចចូលទៅក្នុងក្រចកក្នុងខួរឆ្អឹងខ្នង។
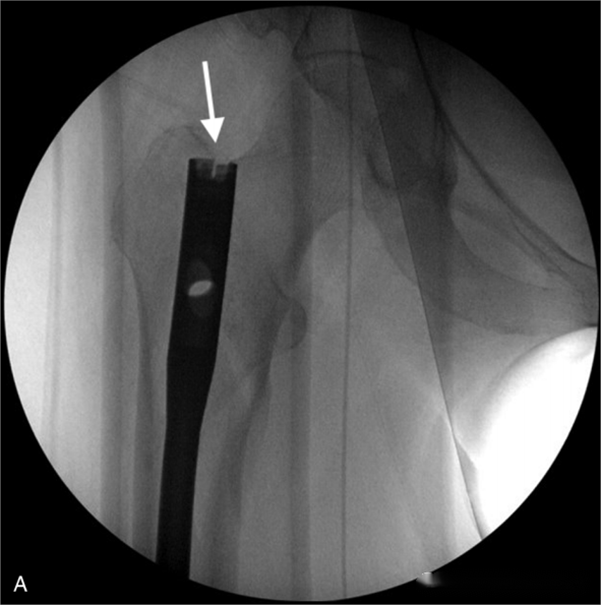
នៅពេលដែលទីតាំងប្រសព្វពេញចិត្តហើយ សូមរក្សាទីតាំងប្រសព្វ បន្ទាប់មករុញដៃរាងអក្សរ C ឆ្ពោះទៅចុងខាងចុង ហើយធ្វើការឆ្លុះកាំរស្មី ដើម្បីទទួលបានទិដ្ឋភាពចំហៀងពិតប្រាកដនៃសន្លាក់ជង្គង់។ សេចក្តីយោងទីតាំងខាងចុងគឺស្នាមរន្ធអន្តរឆ្អឹងភ្លៅ។ ដាក់ក្រចកក្នុងឆ្អឹងកងខ្នងដែលមានប្រវែងខុសៗគ្នា ដោយមានគោលបំណងសម្រេចបានចម្ងាយរវាងចុងខាងចុងនៃក្រចកក្នុងឆ្អឹងភ្លៅ និងស្នាមរន្ធអន្តរឆ្អឹងភ្លៅក្នុងរង្វង់ 1-3 នៃក្រចកក្នុងឆ្អឹងកងខ្នង។ នេះបង្ហាញពីប្រវែងសមស្របនៃក្រចកក្នុងឆ្អឹងកងខ្នង។
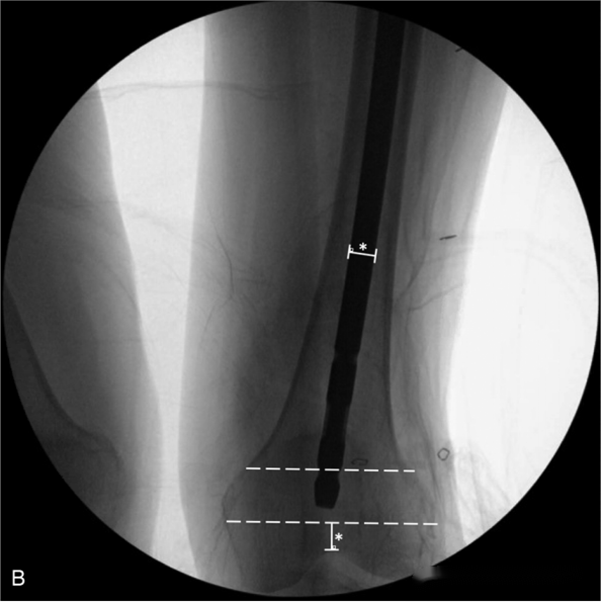
លើសពីនេះ អ្នកនិពន្ធបានពិពណ៌នាអំពីលក្ខណៈរូបភាពពីរដែលអាចបង្ហាញថាក្រចកក្នុងខួរឆ្អឹងខ្នងវែងពេក៖
១. ចុងខាងក្រោយនៃក្រចកក្នុងខួរឆ្អឹងខ្នងត្រូវបានបញ្ចូលទៅក្នុងផ្នែកខាងចុង 1/3 នៃផ្ទៃសន្លាក់ឆ្អឹងភ្លៅ (នៅខាងក្នុងខ្សែពណ៌សក្នុងរូបភាពខាងក្រោម)។
2. ចុងខាងក្រោយនៃក្រចកក្នុងខួរឆ្អឹងខ្នងត្រូវបានបញ្ចូលទៅក្នុងត្រីកោណដែលបង្កើតឡើងដោយខ្សែ Blumensaat។
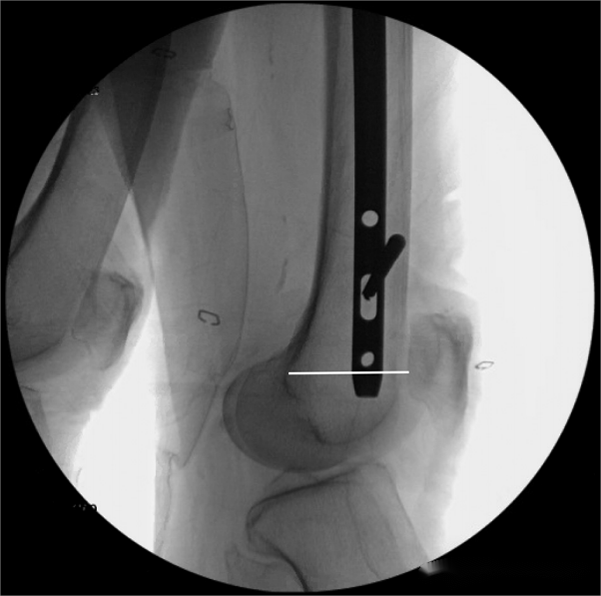
អ្នកនិពន្ធបានប្រើប្រាស់វិធីសាស្ត្រនេះដើម្បីវាស់ប្រវែងក្រចកក្នុងខួរឆ្អឹងខ្នងចំពោះអ្នកជំងឺចំនួន ២១ នាក់ ហើយបានរកឃើញអត្រាភាពត្រឹមត្រូវ ៩៥,២%។ ទោះជាយ៉ាងណាក៏ដោយ អាចមានបញ្ហាដែលអាចកើតមានជាមួយវិធីសាស្ត្រនេះ៖ នៅពេលដែលក្រចកក្នុងខួរឆ្អឹងខ្នងត្រូវបានបញ្ចូលទៅក្នុងជាលិកាទន់ វាអាចមានឥទ្ធិពលពង្រីកអំឡុងពេលថតកាំរស្មីអ៊ិច។ នេះមានន័យថាប្រវែងពិតប្រាកដនៃក្រចកក្នុងខួរឆ្អឹងខ្នងដែលបានប្រើអាចត្រូវខ្លីជាងការវាស់វែងមុនពេលវះកាត់បន្តិច។ អ្នកនិពន្ធបានសង្កេតឃើញបាតុភូតនេះចំពោះអ្នកជំងឺធាត់ ហើយបានណែនាំថា សម្រាប់អ្នកជំងឺធាត់ខ្លាំង ប្រវែងក្រចកក្នុងខួរឆ្អឹងខ្នងគួរតែត្រូវបានខ្លីល្មមក្នុងអំឡុងពេលវាស់ ឬធានាថាចម្ងាយរវាងចុងខាងចុងនៃក្រចកក្នុងខួរឆ្អឹងខ្នង និងស្នាមរន្ធអន្តរខនឌីឡានៃឆ្អឹងភ្លៅស្ថិតនៅក្នុងរង្វង់ ២-៣ អង្កត់ផ្ចិតនៃក្រចកក្នុងខួរឆ្អឹងខ្នង។
នៅក្នុងប្រទេសមួយចំនួន ក្រចកក្នុងខួរឆ្អឹងខ្នងអាចត្រូវបានវេចខ្ចប់ដោយឡែកពីគ្នា និងត្រូវបានសម្លាប់មេរោគជាមុន ប៉ុន្តែក្នុងករណីជាច្រើន ក្រចកក្នុងខួរឆ្អឹងខ្នងដែលមានប្រវែងខុសៗគ្នាត្រូវបានលាយបញ្ចូលគ្នា និងសម្លាប់មេរោគរួមគ្នាដោយក្រុមហ៊ុនផលិត។ ជាលទ្ធផល វាប្រហែលជាមិនអាចវាយតម្លៃប្រវែងនៃក្រចកក្នុងខួរឆ្អឹងខ្នងមុនពេលសម្លាប់មេរោគបានទេ។ ទោះជាយ៉ាងណាក៏ដោយ ដំណើរការនេះអាចត្រូវបានបញ្ចប់បន្ទាប់ពីវាំងននសម្លាប់មេរោគត្រូវបានអនុវត្ត។
ពេលវេលាបង្ហោះ៖ មេសា-០៩-២០២៤










