ការបាក់ឆ្អឹងភ្លៅផ្នែកជិត គឺជារបួសគ្លីនិកដែលត្រូវបានគេឃើញជាទូទៅ ដែលបណ្តាលមកពីរបួសដែលមានថាមពលខ្ពស់។ ដោយសារតែលក្ខណៈកាយវិភាគសាស្ត្រនៃភ្លៅផ្នែកជិត ខ្សែបាក់នេះច្រើនតែស្ថិតនៅជិតផ្ទៃសន្លាក់ ហើយអាចលាតសន្ធឹងចូលទៅក្នុងសន្លាក់ ដែលធ្វើឱ្យវាមិនសូវស័ក្តិសមសម្រាប់ការជួសជុលក្រចកក្នុងឆ្អឹងកង។ ជាលទ្ធផល ករណីភាគច្រើននៅតែពឹងផ្អែកលើការជួសជុលដោយប្រើប្រព័ន្ធបន្ទះ និងវីស។ ទោះជាយ៉ាងណាក៏ដោយ លក្ខណៈពិសេសជីវមេកានិចនៃបន្ទះដែលបានជួសជុលខុសប្រក្រតី បង្កហានិភ័យខ្ពស់នៃផលវិបាកដូចជាការបរាជ័យនៃការជួសជុលបន្ទះចំហៀង ការដាច់នៃការជួសជុលខាងក្នុង និងការដកវីសចេញ។ ការប្រើប្រាស់ជំនួយបន្ទះផ្នែកកណ្ដាលសម្រាប់ការជួសជុល ទោះបីជាមានប្រសិទ្ធភាពក៏ដោយ ក៏ភ្ជាប់មកជាមួយនឹងគុណវិបត្តិនៃរបួសកើនឡើង ពេលវេលាវះកាត់យូរ ហានិភ័យខ្ពស់នៃការឆ្លងមេរោគក្រោយការវះកាត់ និងបន្ទុកហិរញ្ញវត្ថុបន្ថែមសម្រាប់អ្នកជំងឺ។
ដោយពិចារណាលើចំណុចទាំងនេះ ដើម្បីសម្រេចបាននូវតុល្យភាពសមហេតុផលរវាងគុណវិបត្តិជីវមេកានិចនៃបន្ទះតែមួយចំហៀង និងរបួសវះកាត់ដែលទាក់ទងនឹងការប្រើប្រាស់បន្ទះទាំងពីរនៅផ្នែកកណ្តាល និងផ្នែកខាងក្រៅ អ្នកប្រាជ្ញបរទេសបានអនុម័តបច្ចេកទេសមួយដែលពាក់ព័ន្ធនឹងការជួសជុលបន្ទះចំហៀងជាមួយនឹងការជួសជុលវីសបន្ថែមនៅផ្នែកកណ្តាល។ វិធីសាស្រ្តនេះបានបង្ហាញពីលទ្ធផលគ្លីនិកអំណោយផល។

បន្ទាប់ពីប្រើថ្នាំសណ្តំរួច អ្នកជំងឺត្រូវបានដាក់ក្នុងទីតាំងដេកផ្ងារ។
ជំហានទី 1៖ ការកាត់បន្ថយការបាក់ឆ្អឹង។ បញ្ចូលម្ជុល Kocher ទំហំ 2.0 មីលីម៉ែត្រ ចូលទៅក្នុង tuberosity នៃឆ្អឹង tibial ដោយប្រើឧបករណ៍ traction ដើម្បីកំណត់ប្រវែងអវយវៈឡើងវិញ ហើយប្រើបន្ទះជង្គង់ដើម្បីកែតម្រូវការផ្លាស់ទីលំនៅរបស់ប្លង់ sagittal។
ជំហានទី 2: ការដាក់បន្ទះដែកចំហៀង។ បន្ទាប់ពីការកាត់បន្ថយមូលដ្ឋានដោយការទាញ សូមចូលទៅជិតឆ្អឹងភ្លៅចំហៀងខាងចុងដោយផ្ទាល់ ជ្រើសរើសបន្ទះចាក់សោដែលមានប្រវែងសមស្របដើម្បីរក្សាការកាត់បន្ថយ ហើយបញ្ចូលវីសពីរនៅចុងជិត និងចុងខាងចុងនៃការបាក់ឆ្អឹងដើម្បីរក្សាការកាត់បន្ថយការបាក់ឆ្អឹង។ នៅចំណុចនេះ វាជារឿងសំខាន់ដែលត្រូវកត់សម្គាល់ថា វីសខាងចុងទាំងពីរគួរតែត្រូវបានដាក់ឱ្យជិតផ្នែកខាងមុខតាមដែលអាចធ្វើទៅបាន ដើម្បីជៀសវាងការប៉ះពាល់ដល់ការដាក់វីសនៅផ្នែកកណ្តាល។
ជំហានទី 3: ការដាក់វីសជួរឈរកណ្តាល។ បន្ទាប់ពីធ្វើឱ្យការបាក់ឆ្អឹងមានស្ថេរភាពជាមួយនឹងបន្ទះដែកចំហៀង សូមប្រើខួងដែលមានវីសទំហំ 2.8 មីលីម៉ែត្រ ដើម្បីចូលតាម condyle កណ្តាល ដោយចុងម្ជុលមានទីតាំងនៅកណ្តាល ឬខាងក្រោយនៃប្លុក femoral ខាងចុង ចេញតាមអង្កត់ទ្រូង និងឡើងលើ ដោយជ្រាបចូលទៅក្នុងឆ្អឹង cortical ទល់មុខ។ បន្ទាប់ពីការកាត់បន្ថយ fluoroscopy ដ៏ពេញចិត្ត សូមប្រើខួងទំហំ 5.0 មីលីម៉ែត្រ ដើម្បីបង្កើតរន្ធមួយ ហើយបញ្ចូលវីសឆ្អឹង cancellous ទំហំ 7.3 មីលីម៉ែត្រ។
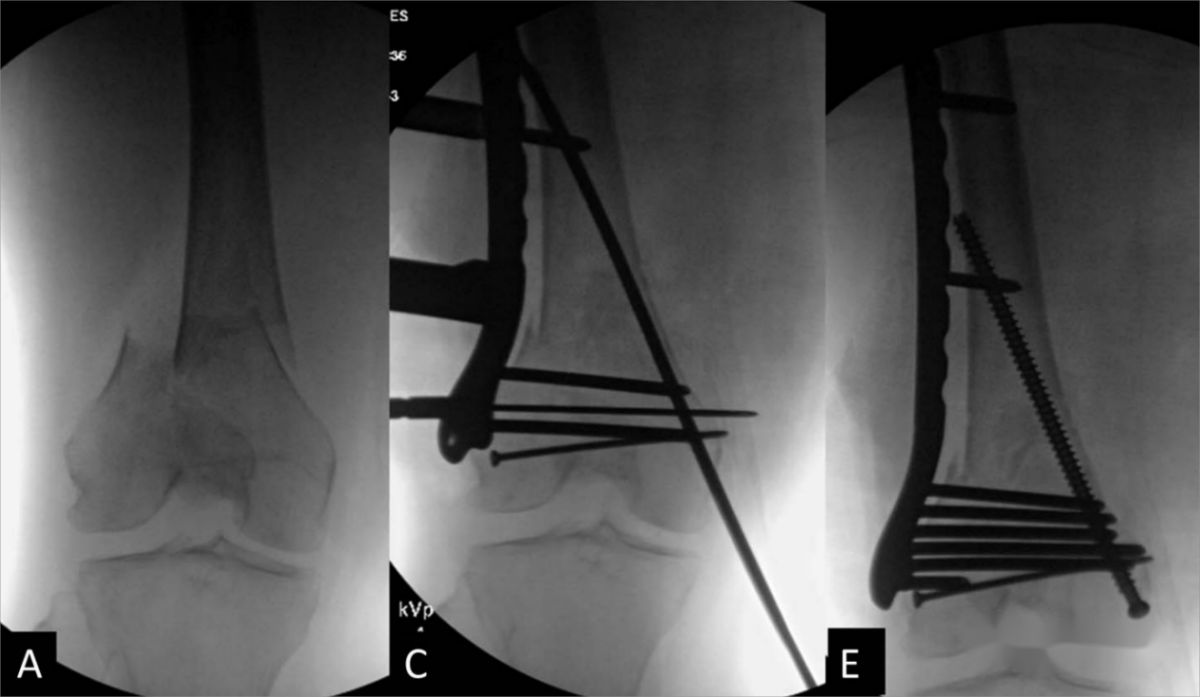
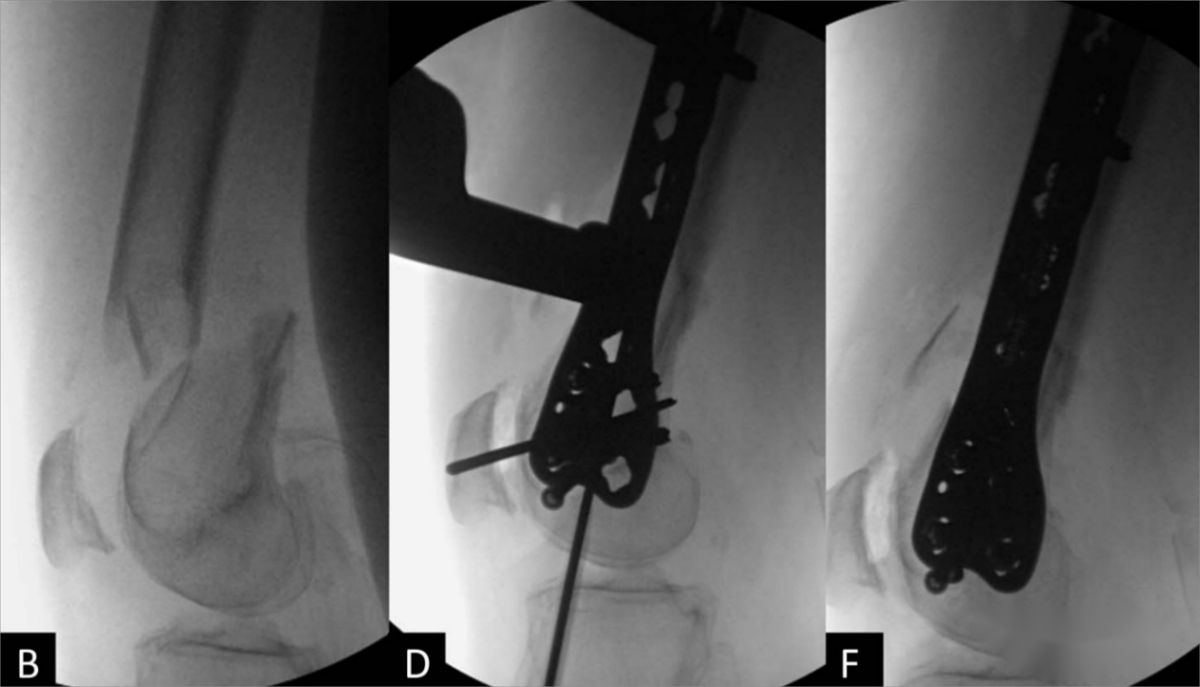
ដ្យាក្រាមបង្ហាញពីដំណើរការនៃការកាត់បន្ថយការបាក់ឆ្អឹង និងការជួសជុល។ ស្ត្រីអាយុ 74 ឆ្នាំម្នាក់ដែលមានការបាក់ឆ្អឹងភ្លៅខាងក្នុងសន្លាក់ផ្នែកខាងចុង (AO 33C1)។ (ក, ខ) រូបភាពកាំរស្មីអ៊ិចចំហៀងមុនពេលវះកាត់បង្ហាញពីការផ្លាស់ទីលំនៅដ៏សំខាន់នៃការបាក់ឆ្អឹងភ្លៅខាងចុង; (គ) បន្ទាប់ពីការកាត់បន្ថយការបាក់ឆ្អឹង បន្ទះចំហៀងខាងក្រៅត្រូវបានបញ្ចូលជាមួយវីសដែលភ្ជាប់ចុងទាំងពីរផ្នែកខាងចុង និងខាងចុង; (ឃ) រូបភាពហ្វ្លុយអូរ៉ូស្កូបដែលបង្ហាញពីទីតាំងដែលពេញចិត្តនៃខ្សែនាំផ្លូវផ្នែកកណ្តាល; (ង, ច) រូបភាពកាំរស្មីអ៊ិចចំហៀង និងផ្នែកខាងមុខក្រោយក្រោយការវះកាត់បន្ទាប់ពីការបញ្ចូលវីសជួរឈរផ្នែកកណ្តាល។
ក្នុងអំឡុងពេលដំណើរការកាត់បន្ថយ វាជាការសំខាន់ក្នុងការពិចារណាលើចំណុចដូចខាងក្រោម៖
(1) ប្រើខ្សែណែនាំជាមួយវីស។ ការបញ្ចូលវីសជួរឈរកណ្តាលមានទំហំធំល្មម ហើយការប្រើខ្សែណែនាំដោយមិនប្រើវីសអាចនាំឱ្យមានមុំខ្ពស់អំឡុងពេលខួងតាមរយៈខួងកណ្តាល ដែលធ្វើឱ្យវាងាយនឹងរអិល។
(2) ប្រសិនបើវីសនៅក្នុងបន្ទះចំហៀងចាប់យកស្រទាប់ខាងក្រៅបានយ៉ាងមានប្រសិទ្ធភាព ប៉ុន្តែមិនអាចសម្រេចបានការជួសជុលស្រទាប់ខាងក្រៅពីរប្រកបដោយប្រសិទ្ធភាពទេ សូមកែតម្រូវទិសដៅវីសទៅមុខ ដែលអនុញ្ញាតឱ្យវីសជ្រាបចូលទៅក្នុងផ្នែកខាងមុខនៃបន្ទះចំហៀង ដើម្បីសម្រេចបានការជួសជុលស្រទាប់ខាងក្រៅពីរដែលពេញចិត្ត។
(3) ចំពោះអ្នកជំងឺដែលមានជំងឺពុកឆ្អឹង ការបញ្ចូលប្រដាប់រុំជាមួយវីសជួរឈរកណ្តាលអាចការពារវីសពីការកាត់ចូលទៅក្នុងឆ្អឹង។
(4) វីសនៅចុងខាងចុងនៃបន្ទះអាចរារាំងការបញ្ចូលវីសជួរឈរកណ្តាល។ ប្រសិនបើការស្ទះវីសត្រូវបានជួបប្រទះក្នុងអំឡុងពេលបញ្ចូលវីសជួរឈរកណ្តាល សូមពិចារណាដក ឬដាក់វីសខាងក្រោយនៃបន្ទះចំហៀងឡើងវិញ ដោយផ្តល់អាទិភាពដល់ការដាក់វីសជួរឈរកណ្តាល។
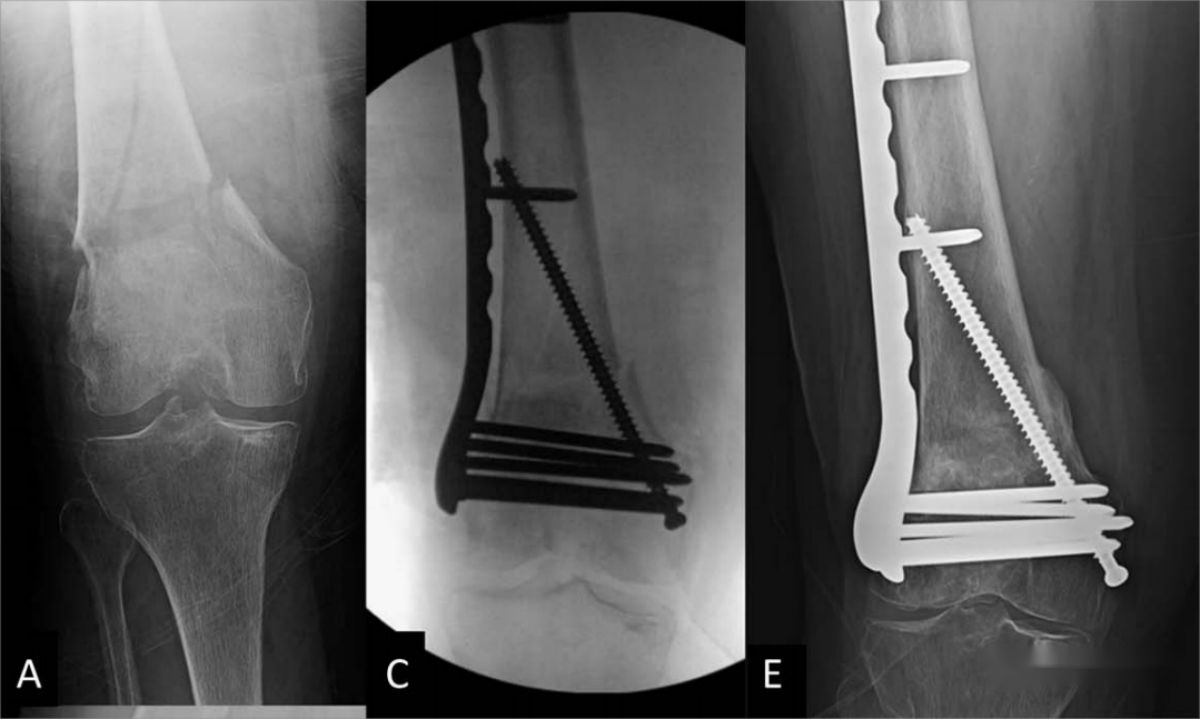
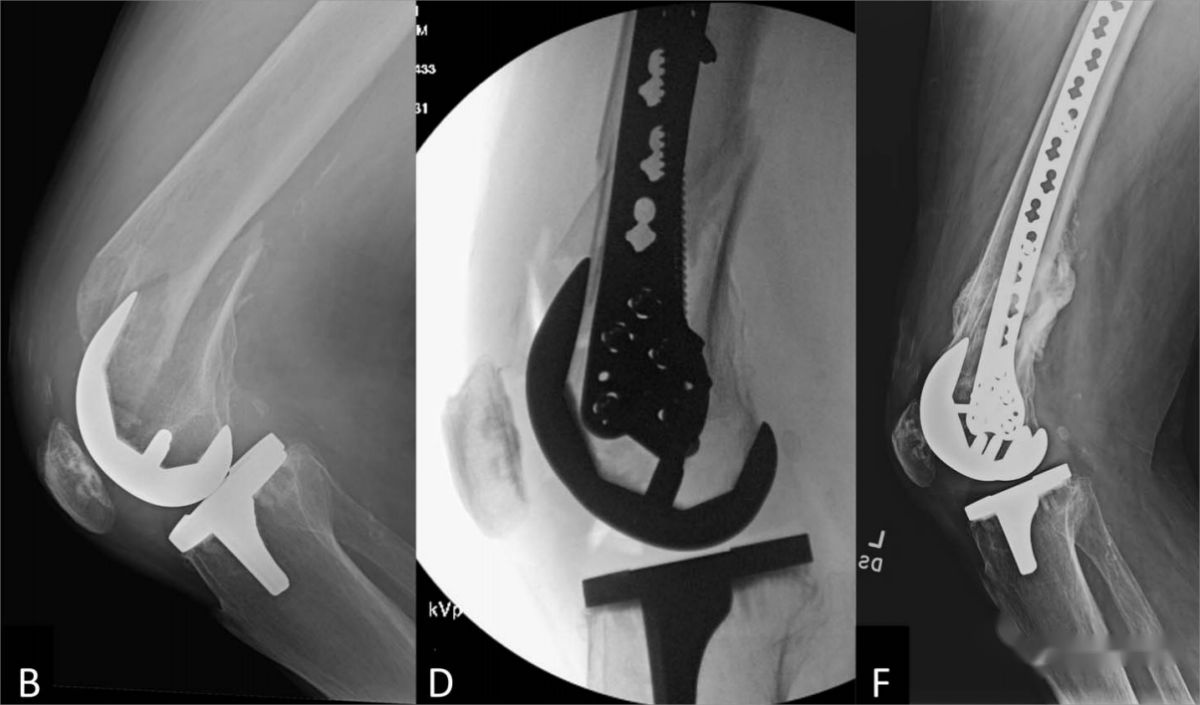
ករណីទី 2. អ្នកជំងឺស្រីអាយុ 76 ឆ្នាំ មានការបាក់ឆ្អឹងភ្លៅខាងក្រៅ។ (A, B) រូបភាពកាំរស្មីអ៊ិចមុនពេលវះកាត់បង្ហាញពីការផ្លាស់ទីលំនៅគួរឱ្យកត់សម្គាល់ ការខូចទ្រង់ទ្រាយមុំ និងការផ្លាស់ទីលំនៅរបស់ប្លង់ coronal នៃការបាក់ឆ្អឹង; (C, D) រូបភាពកាំរស្មីអ៊ិចក្រោយការវះកាត់នៅក្នុងទិដ្ឋភាពចំហៀង និងខាងមុខខាងក្រោយបង្ហាញពីការជួសជុលជាមួយនឹងបន្ទះខាងក្រៅចំហៀងរួមផ្សំជាមួយវីសជួរឈរកណ្តាល; (E, F) រូបភាពកាំរស្មីអ៊ិចតាមដាននៅ 7 ខែក្រោយការវះកាត់បង្ហាញពីការជាសះស្បើយពីការបាក់ឆ្អឹងដ៏ល្អឥតខ្ចោះដោយគ្មានសញ្ញានៃការបរាជ័យនៃការជួសជុលខាងក្នុង។
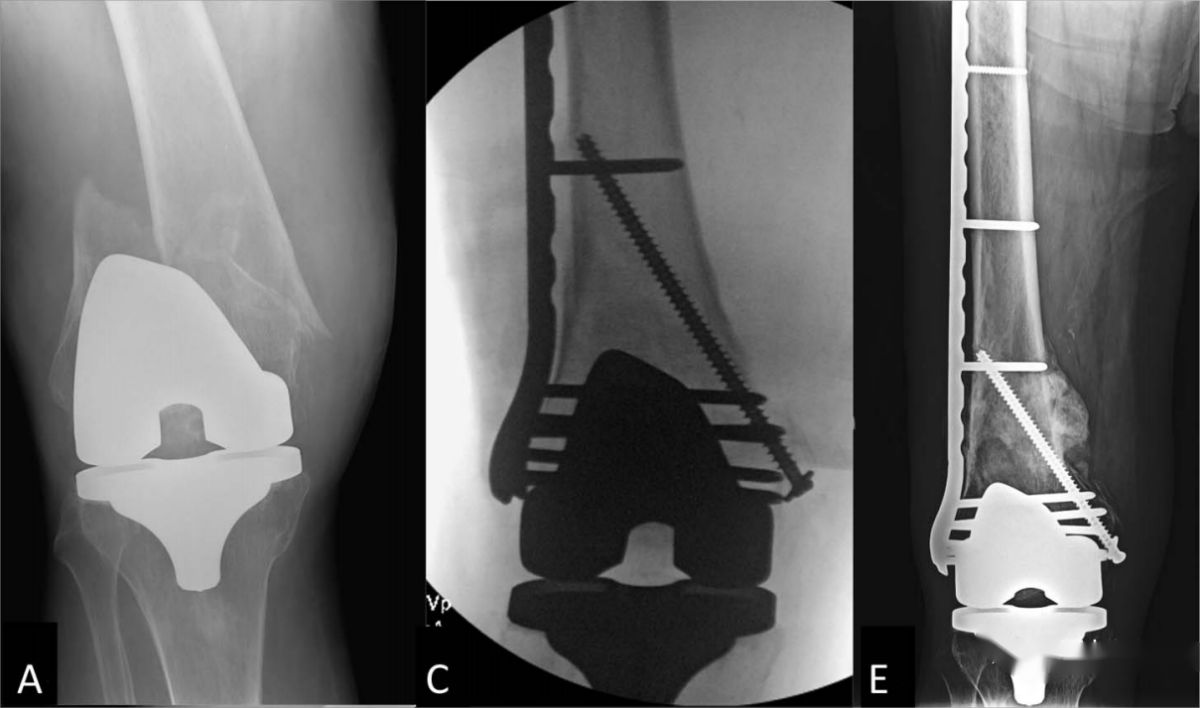
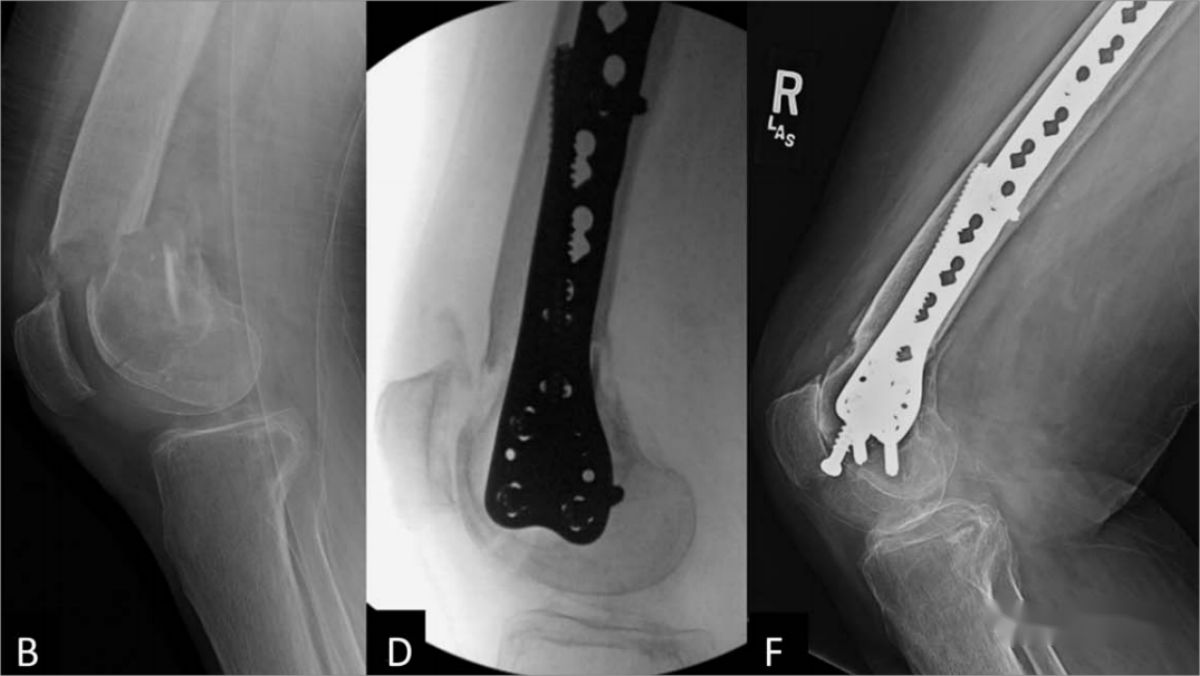
ករណីទី 3. អ្នកជំងឺស្ត្រីអាយុ 70 ឆ្នាំ មានការបាក់ឆ្អឹងជុំវិញប្រដាប់បញ្ចូលឆ្អឹងភ្លៅ។ (A, B) រូបភាពកាំរស្មីអ៊ិចមុនពេលវះកាត់បង្ហាញពីការបាក់ឆ្អឹងជុំវិញប្រដាប់បញ្ចូលឆ្អឹងភ្លៅ បន្ទាប់ពីការវះកាត់សន្លាក់ជង្គង់ទាំងស្រុង ជាមួយនឹងការបាក់ឆ្អឹងក្រៅសន្លាក់ និងការជួសជុលសិប្បនិម្មិតដែលមានស្ថេរភាព; (C, D) រូបភាពកាំរស្មីអ៊ិចក្រោយការវះកាត់បង្ហាញពីការជួសជុលជាមួយនឹងបន្ទះខាងក្រៅ រួមផ្សំជាមួយវីសជួរឈរកណ្តាលតាមរយៈវិធីសាស្រ្តក្រៅសន្លាក់; (E, F) រូបភាពកាំរស្មីអ៊ិចតាមដាននៅ 6 ខែក្រោយការវះកាត់បង្ហាញពីការជាសះស្បើយពីការបាក់ឆ្អឹងដ៏ល្អឥតខ្ចោះ ជាមួយនឹងការជួសជុលខាងក្នុងនៅនឹងកន្លែង។
ពេលវេលាបង្ហោះ៖ ខែមករា-១០-២០២៤










