ក្នុងរយៈពេលប៉ុន្មានទសវត្សរ៍កន្លងមកនេះ អត្រានៃការបាក់ឆ្អឹងស្មាផ្នែកខាងលើ (PHFs) បានកើនឡើងជាង 28% ហើយអត្រាវះកាត់បានកើនឡើងជាង 10% ចំពោះអ្នកជំងឺដែលមានអាយុ 65 ឆ្នាំឡើងទៅ។ ជាក់ស្តែង ដង់ស៊ីតេឆ្អឹងថយចុះ និងចំនួននៃការដួលកើនឡើង គឺជាកត្តាហានិភ័យចម្បងចំពោះចំនួនប្រជាជនវ័យចំណាស់ដែលកំពុងកើនឡើង។ ទោះបីជាមានការព្យាបាលវះកាត់ផ្សេងៗដើម្បីគ្រប់គ្រង PHF ដែលផ្លាស់ទីលំនៅ ឬមិនស្ថិតស្ថេរក៏ដោយ ក៏មិនមានមតិឯកភាពគ្នាលើវិធីសាស្រ្តវះកាត់ដ៏ល្អបំផុតសម្រាប់មនុស្សចាស់នោះទេ។ ការអភិវឌ្ឍបន្ទះស្ថេរភាពមុំបានផ្តល់ជម្រើសព្យាបាលសម្រាប់ការព្យាបាលដោយការវះកាត់ PHF ប៉ុន្តែអត្រាផលវិបាកខ្ពស់រហូតដល់ 40% ត្រូវតែពិចារណា។ ការរាយការណ៍ជាទូទៅបំផុតគឺការដួលរលំនៃ adduction ជាមួយនឹងការរហែកវីស និងការស្លាប់កោសិកាខួរក្បាលដោយមិនមានសរសៃឈាម (AVN) នៃក្បាលស្មា។
ការកាត់បន្ថយកាយវិភាគសាស្ត្រនៃការបាក់ឆ្អឹង ការស្ដារឡើងវិញនូវម៉ូម៉ង់ឆ្អឹងកង និងការជួសជុលវីសក្រោមស្បែកឱ្យបានត្រឹមត្រូវអាចកាត់បន្ថយផលវិបាកបែបនេះ។ ការជួសជុលវីសច្រើនតែពិបាកសម្រេចបានដោយសារតែគុណភាពឆ្អឹងរបស់ឆ្អឹងកងខ្នងផ្នែកខាងក្រោមដែលខូចដែលបណ្តាលមកពីជំងឺពុកឆ្អឹង។ ដើម្បីដោះស្រាយបញ្ហានេះ ការពង្រឹងចំណុចប្រសព្វឆ្អឹង-វីសជាមួយនឹងគុណភាពឆ្អឹងមិនល្អដោយលាបស៊ីម៉ង់ត៍ឆ្អឹង polymethylmethacrylate (PMMA) ជុំវិញចុងវីសគឺជាវិធីសាស្រ្តថ្មីមួយដើម្បីបង្កើនកម្លាំងជួសជុលនៃការផ្សាំ។
ការសិក្សាបច្ចុប្បន្ននេះមានគោលបំណងវាយតម្លៃ និងវិភាគលទ្ធផលកាំរស្មីអ៊ិចនៃ PHF ដែលត្រូវបានព្យាបាលដោយបន្ទះស្ថេរភាពមុំ និងការបង្កើនចុងវីសបន្ថែមចំពោះអ្នកជំងឺដែលមានអាយុលើសពី 60 ឆ្នាំ។
ទី១សម្ភារៈ និងវិធីសាស្រ្ត
អ្នកជំងឺសរុបចំនួន 49 នាក់បានទទួលការដាក់បន្ទះដែកដែលមានមុំស្ថេរភាព និងការបន្ថែមស៊ីម៉ង់ត៍បន្ថែមជាមួយវីសសម្រាប់ PHF ហើយអ្នកជំងឺចំនួន 24 នាក់ត្រូវបានរួមបញ្ចូលក្នុងការសិក្សាដោយផ្អែកលើលក្ខណៈវិនិច្ឆ័យនៃការដាក់បញ្ចូល និងការដកចេញ។
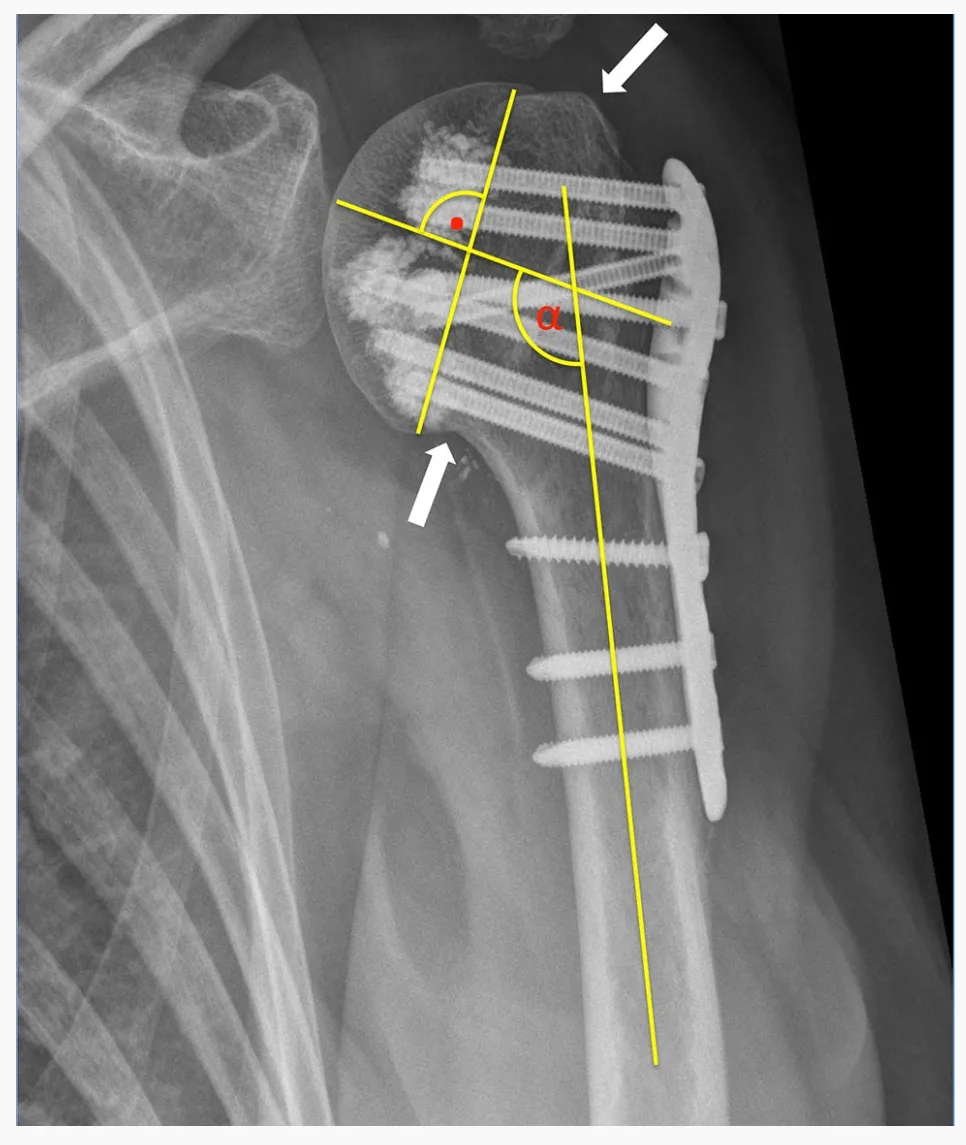
PHF ទាំង 24 ត្រូវបានចាត់ថ្នាក់ដោយប្រើប្រព័ន្ធចាត់ថ្នាក់ HGLS ដែលណែនាំដោយ Sukthankar និង Hertel ដោយប្រើការស្កេន CT មុនការវះកាត់។ រូបភាពកាំរស្មីអ៊ិចមុនការវះកាត់ ក៏ដូចជារូបភាពកាំរស្មីអ៊ិចធម្មតាក្រោយការវះកាត់ត្រូវបានវាយតម្លៃ។ ការកាត់បន្ថយកាយវិភាគសាស្ត្រគ្រប់គ្រាន់នៃការបាក់ឆ្អឹងត្រូវបានចាត់ទុកថាសម្រេចបាននៅពេលដែល tuberosity នៃក្បាល humeral ត្រូវបានកាត់បន្ថយឡើងវិញ និងបង្ហាញគម្លាត ឬការផ្លាស់ទីលំនៅតិចជាង 5 មីលីម៉ែត្រ។ ការខូចទ្រង់ទ្រាយ Adduction ត្រូវបានកំណត់ថាជាទំនោរនៃក្បាល humeral ទាក់ទងទៅនឹងអ័ក្ស humeral តិចជាង 125° ហើយការខូចទ្រង់ទ្រាយ valgus ត្រូវបានកំណត់ថាច្រើនជាង 145°។
ការជ្រៀតចូលនៃវីសបឋមត្រូវបានកំណត់ថាជាចុងវីសដែលជ្រៀតចូលតាមព្រំដែននៃស្រទាប់ខួរក្បាលនៃក្បាល humeral ។ ការផ្លាស់ទីលំនៅនៃការបាក់ឆ្អឹងបន្ទាប់បន្សំត្រូវបានកំណត់ថាជាការផ្លាស់ទីលំនៅនៃ tuberosity ថយចុះលើសពី 5 មីលីម៉ែត្រ និង/ឬការផ្លាស់ប្តូរច្រើនជាង 15° នៅក្នុងមុំទំនោរនៃបំណែកក្បាលនៅលើកាំរស្មីអ៊ិចតាមដានបើប្រៀបធៀបទៅនឹងកាំរស្មីអ៊ិចក្នុងពេលវះកាត់។
ការវះកាត់ទាំងអស់ត្រូវបានអនុវត្តតាមរយៈវិធីសាស្ត្រ deltopectoralis major។ ការកាត់បន្ថយការបាក់ឆ្អឹង និងការដាក់បន្ទះឆ្អឹងត្រូវបានអនុវត្តតាមរបៀបស្តង់ដារ។ បច្ចេកទេសបង្កើនបន្ថែមស៊ីម៉ង់ត៍វីសបានប្រើស៊ីម៉ង់ត៍ 0.5 មីលីលីត្រសម្រាប់ការបង្កើនបន្ថែមចុងវីស។
ការធ្វើឱ្យអសកម្មត្រូវបានអនុវត្តក្រោយការវះកាត់ដោយប្រើខ្សែរឹតដៃសម្រាប់ស្មារយៈពេល 3 សប្តាហ៍។ ចលនាអកម្មដំបូង និងចលនាសកម្មជំនួយជាមួយនឹងការកែប្រែការឈឺចាប់ត្រូវបានចាប់ផ្តើម 2 ថ្ងៃក្រោយការវះកាត់ ដើម្បីសម្រេចបាននូវចលនាពេញលេញ (ROM)។
ទី២.ផលវិបាក។
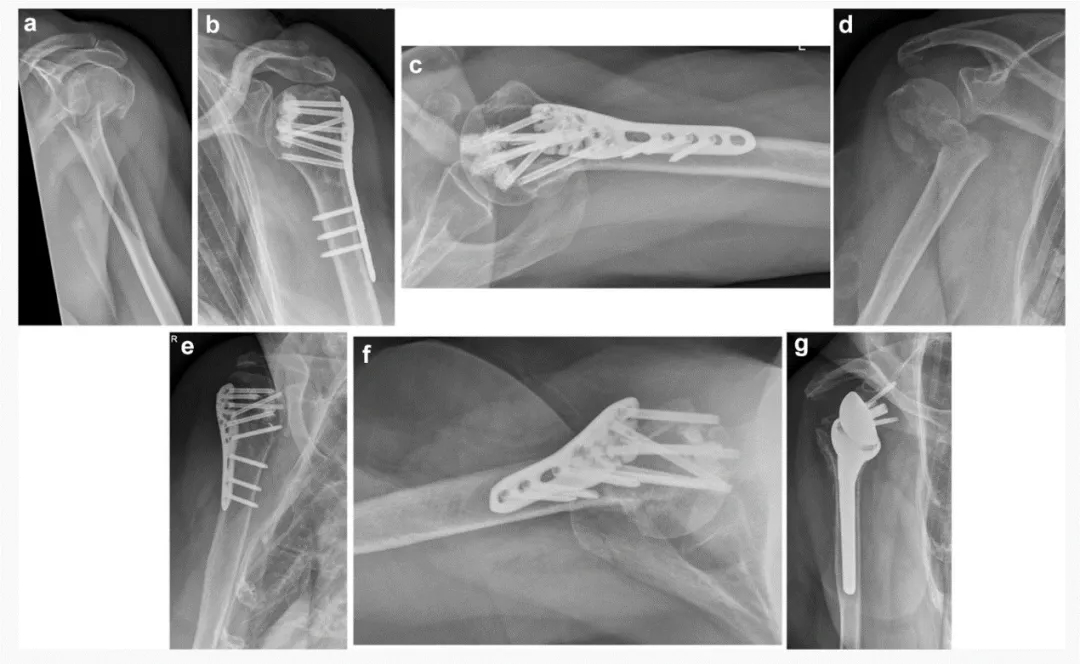
លទ្ធផល៖ អ្នកជំងឺចំនួន ២៤ នាក់ត្រូវបានរួមបញ្ចូល ដែលមានអាយុមធ្យម ៧៧.៥ ឆ្នាំ (ចន្លោះពី ៦២-៩៦ ឆ្នាំ)។ ស្ត្រីចំនួន ២១ នាក់ និងបុរសចំនួន ៣នាក់។ ការបាក់ឆ្អឹង ២ ផ្នែកចំនួន ៥ ការបាក់ឆ្អឹង ៣ ផ្នែកចំនួន ១២ និងការបាក់ឆ្អឹង ៤ ផ្នែកចំនួន ៧ ត្រូវបានព្យាបាលដោយការវះកាត់ដោយប្រើបន្ទះស្ថេរភាពមុំ និងការបន្ថែមស៊ីម៉ង់ត៍វីស។ ការបាក់ឆ្អឹងចំនួន ៣ ក្នុងចំណោម ២៤ គឺជាការបាក់ឆ្អឹងក្បាល។ ការកាត់បន្ថយកាយវិភាគសាស្ត្រត្រូវបានសម្រេចចំពោះអ្នកជំងឺ ១២ នាក់ក្នុងចំណោម ២៤ នាក់; ការកាត់បន្ថយទាំងស្រុងនៃស្រទាប់ខួរក្បាលកណ្តាលត្រូវបានសម្រេចចំពោះអ្នកជំងឺ ១៥ នាក់ក្នុងចំណោម ២៤ នាក់ (៦២.៥%)។ នៅ ៣ ខែបន្ទាប់ពីការវះកាត់ អ្នកជំងឺ ២០ នាក់ក្នុងចំណោម ២១ នាក់ (៩៥.២%) សម្រេចបានការបាក់ឆ្អឹងរួមគ្នា លើកលែងតែអ្នកជំងឺ ៣ នាក់ដែលត្រូវការការវះកាត់ពិនិត្យឡើងវិញមុន។
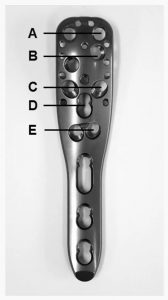


អ្នកជំងឺម្នាក់បានវិវត្តទៅជាការផ្លាស់ទីលំនៅបន្ទាប់បន្សំដំបូង (ការបង្វិលខាងក្រោយនៃបំណែកក្បាលឆ្អឹងអាងត្រគាក) 7 សប្តាហ៍បន្ទាប់ពីការវះកាត់។ ការពិនិត្យឡើងវិញត្រូវបានអនុវត្តជាមួយនឹងការវះកាត់សន្លាក់ស្មាសរុបបញ្ច្រាស 3 ខែបន្ទាប់ពីការវះកាត់។ ការជ្រៀតចូលវីសបឋមដោយសារតែការលេចធ្លាយស៊ីម៉ង់ត៍ក្នុងសន្លាក់តូចៗ (ដោយគ្មានការហូរច្រោះសន្លាក់ធំ) ត្រូវបានគេសង្កេតឃើញចំពោះអ្នកជំងឺ 3 នាក់ (2 នាក់មានការបាក់ឆ្អឹងក្បាលឆ្អឹងអាងត្រគាក) អំឡុងពេលតាមដានកាំរស្មីអ៊ិចក្រោយការវះកាត់។ ការជ្រៀតចូលវីសត្រូវបានរកឃើញនៅក្នុងស្រទាប់ C នៃបន្ទះស្ថេរភាពមុំចំពោះអ្នកជំងឺ 2 នាក់ និងនៅក្នុងស្រទាប់ E ចំពោះអ្នកជំងឺម្នាក់ទៀត (រូបភាពទី 3)។ 2 នាក់ក្នុងចំណោមអ្នកជំងឺ 3 នាក់នេះបានវិវត្តទៅជាការស្លាប់កោសិកាដោយគ្មានសរសៃឈាម (AVN) ជាបន្តបន្ទាប់។ អ្នកជំងឺបានទទួលការវះកាត់ពិនិត្យឡើងវិញដោយសារតែការវិវត្តនៃ AVN (តារាងទី 1, 2)។
៣.ការពិភាក្សា។
ផលវិបាកទូទៅបំផុតនៃការបាក់ឆ្អឹងថ្គាមផ្នែកខាងលើ (PHFs) ក្រៅពីការវិវត្តនៃការបាត់បង់ឆ្អឹងខ្នែង (AVN) គឺការដាច់ចេញពីវីសជាមួយនឹងការដួលរលំនៃបំណែកក្បាលថ្គាមជាបន្តបន្ទាប់។ ការសិក្សានេះបានរកឃើញថា ការបន្ថែមស៊ីម៉ង់ត៍-វីសបណ្តាលឱ្យមានអត្រារួម 95.2% នៅ 3 ខែ អត្រាផ្លាស់ទីលំនៅបន្ទាប់បន្សំ 4.2% អត្រា AVN 16.7% និងអត្រាកែប្រែសរុប 16.7%។ ការបន្ថែមស៊ីម៉ង់ត៍នៃវីសបណ្តាលឱ្យមានអត្រាផ្លាស់ទីលំនៅបន្ទាប់បន្សំ 4.2% ដោយគ្មានការដួលរលំនៃ adduction ដែលជាអត្រាទាបជាងបើប្រៀបធៀបទៅនឹងប្រហែល 13.7-16% ជាមួយនឹងការជួសជុលបន្ទះមុំធម្មតា។ យើងសូមណែនាំយ៉ាងមុតមាំថា កិច្ចខិតខំប្រឹងប្រែងត្រូវតែធ្វើឡើងដើម្បីសម្រេចបាននូវការកាត់បន្ថយកាយវិភាគសាស្ត្រគ្រប់គ្រាន់ ជាពិសេសនៃស្រទាប់ខួរក្បាលផ្នែកកណ្តាលនៅក្នុងការជួសជុលបន្ទះមុំនៃ PHFs។ ទោះបីជាការបន្ថែមចុងវីសបន្ថែមត្រូវបានអនុវត្តក៏ដោយ លក្ខណៈវិនិច្ឆ័យបរាជ័យដែលអាចកើតមានយ៉ាងច្បាស់ត្រូវតែពិចារណា។
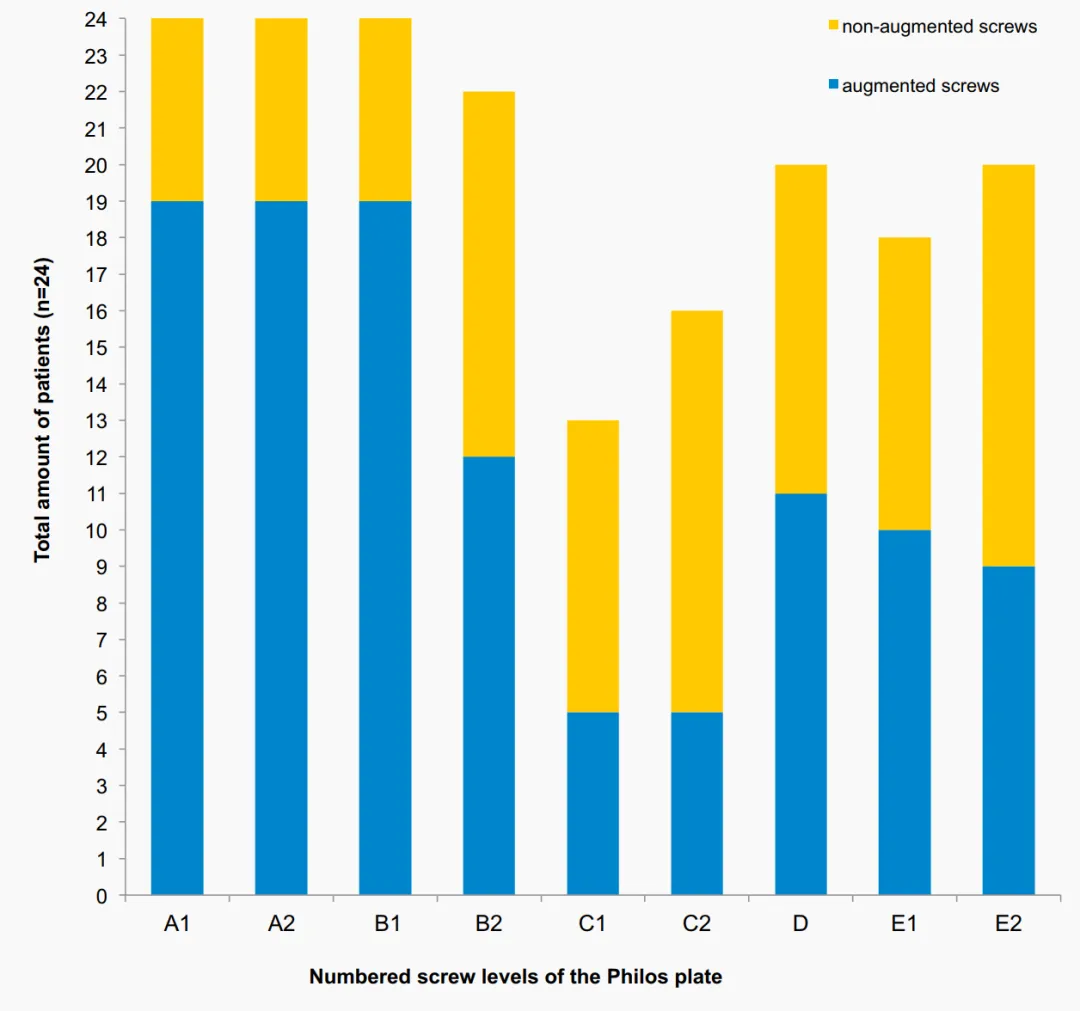
អត្រាពិនិត្យឡើងវិញសរុបចំនួន 16.7% ដោយប្រើការបង្កើនចុងវីសនៅក្នុងការសិក្សានេះគឺស្ថិតនៅក្នុងជួរទាបជាងអត្រាពិនិត្យឡើងវិញដែលបានបោះពុម្ពផ្សាយពីមុនសម្រាប់បន្ទះស្ថេរភាពមុំបែបប្រពៃណីនៅក្នុង PHFs ដែលបានបង្ហាញអត្រាពិនិត្យឡើងវិញចំពោះប្រជាជនវ័យចំណាស់ចាប់ពី 13% ដល់ 28%។ មិនចាំបាច់រង់ចាំទេ។ ការសិក្សាពហុមជ្ឈមណ្ឌលដែលគ្រប់គ្រងដោយចៃដន្យ និងចៃដន្យដែលធ្វើឡើងដោយ Hengg et al។ មិនបានបង្ហាញពីអត្ថប្រយោជន៍នៃការបង្កើនវីសស៊ីម៉ង់ត៍ទេ។ ក្នុងចំណោមអ្នកជំងឺសរុបចំនួន 65 នាក់ដែលបានបញ្ចប់ការតាមដានរយៈពេល 1 ឆ្នាំ ការបរាជ័យផ្នែកមេកានិចបានកើតឡើងចំពោះអ្នកជំងឺ 9 នាក់ និង 3 នាក់នៅក្នុងក្រុមបង្កើន។ AVN ត្រូវបានគេសង្កេតឃើញចំពោះអ្នកជំងឺ 2 នាក់ (10.3%) និងចំពោះអ្នកជំងឺ 2 នាក់ (5.6%) នៅក្នុងក្រុមដែលមិនបានបង្កើន។ ជារួម មិនមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់នៅក្នុងការកើតឡើងនៃព្រឹត្តិការណ៍មិនល្អ និងលទ្ធផលគ្លីនិករវាងក្រុមទាំងពីរនោះទេ។ ទោះបីជាការសិក្សាទាំងនេះផ្តោតលើលទ្ធផលគ្លីនិក និងវិទ្យុសកម្មក៏ដោយ ពួកគេមិនបានវាយតម្លៃរូបភាពកាំរស្មីអ៊ិចឱ្យបានលម្អិតដូចការសិក្សានេះទេ។ ជារួម ផលវិបាកដែលត្រូវបានរកឃើញដោយវិទ្យុសកម្មគឺស្រដៀងគ្នាទៅនឹងផលវិបាកនៅក្នុងការសិក្សានេះ។ ការសិក្សាទាំងនេះមិនបានរាយការណ៍ពីការលេចធ្លាយស៊ីម៉ង់ត៍ក្នុងសន្លាក់ទេ លើកលែងតែការសិក្សាដោយ Hengg et al., ដែលបានសង្កេតឃើញព្រឹត្តិការណ៍មិនល្អនេះចំពោះអ្នកជំងឺម្នាក់។ នៅក្នុងការសិក្សាបច្ចុប្បន្ននេះ ការជ្រៀតចូលនៃវីសបឋមត្រូវបានគេសង្កេតឃើញពីរដងនៅកម្រិត C និងម្តងនៅកម្រិត E ជាមួយនឹងការលេចធ្លាយស៊ីម៉ង់ត៍ក្នុងសន្លាក់ជាបន្តបន្ទាប់ដោយគ្មានភាពពាក់ព័ន្ធផ្នែកគ្លីនិកណាមួយឡើយ។ សម្ភារៈកម្រិតពណ៌ត្រូវបានចាក់ក្រោមការគ្រប់គ្រង fluoroscopic មុនពេលការបន្ថែមស៊ីម៉ង់ត៍ទៅលើវីសនីមួយៗ។ ទោះជាយ៉ាងណាក៏ដោយ ទិដ្ឋភាពកាំរស្មីអ៊ិចផ្សេងៗគ្នានៅទីតាំងដៃផ្សេងៗគ្នាគួរតែត្រូវបានអនុវត្ត និងវាយតម្លៃដោយប្រុងប្រយ័ត្នជាងមុន ដើម្បីច្រានចោលការជ្រៀតចូលនៃវីសបឋមណាមួយមុនពេលដាក់ស៊ីម៉ង់ត៍។ លើសពីនេះ ការពង្រឹងស៊ីម៉ង់ត៍នៃវីសនៅកម្រិត C (ការកំណត់រចនាសម្ព័ន្ធវីសខុសគ្នា) គួរតែត្រូវបានជៀសវាង ដោយសារតែហានិភ័យខ្ពស់នៃការជ្រៀតចូលនៃវីសមេ និងការលេចធ្លាយស៊ីម៉ង់ត៍ជាបន្តបន្ទាប់។ ការបន្ថែមចុងវីសស៊ីម៉ង់ត៍មិនត្រូវបានណែនាំចំពោះអ្នកជំងឺដែលមានការបាក់ឆ្អឹងក្បាលដៃទេ ដោយសារតែសក្តានុពលខ្ពស់សម្រាប់ការលេចធ្លាយក្នុងសន្លាក់ដែលត្រូវបានគេសង្កេតឃើញនៅក្នុងគំរូបាក់ឆ្អឹងនេះ (ត្រូវបានគេសង្កេតឃើញចំពោះអ្នកជំងឺ 2 នាក់)។
VI. សេចក្តីសន្និដ្ឋាន។
ក្នុងការព្យាបាល PHFs ជាមួយនឹងបន្ទះដែលមានមុំស្ថេរភាពដោយប្រើស៊ីម៉ង់ត៍ PMMA ការបន្ថែមចុងវីសស៊ីម៉ង់ត៍គឺជាបច្ចេកទេសវះកាត់ដែលអាចទុកចិត្តបាន ដែលជួយបង្កើនការជួសជុលនៃការផ្សាំទៅនឹងឆ្អឹង ដែលបណ្តាលឱ្យមានអត្រាផ្លាស់ទីលំនៅបន្ទាប់បន្សំទាប 4.2% ចំពោះអ្នកជំងឺពុកឆ្អឹង។ បើប្រៀបធៀបទៅនឹងឯកសារដែលមានស្រាប់ ការកើនឡើងនៃការស្លាប់ដោយសារខ្វះឈាមដោយសារខ្វះឈាម (AVN) ត្រូវបានគេសង្កេតឃើញជាចម្បងនៅក្នុងទម្រង់នៃការបាក់ឆ្អឹងធ្ងន់ធ្ងរ ហើយរឿងនេះត្រូវតែយកមកពិចារណា។ មុនពេលលាបស៊ីម៉ង់ត៍ ការលេចធ្លាយស៊ីម៉ង់ត៍ក្នុងសន្លាក់ត្រូវតែត្រូវបានដកចេញដោយប្រុងប្រយ័ត្នដោយការគ្រប់គ្រងឧបករណ៍ប្រឆាំងពណ៌។ ដោយសារតែហានិភ័យខ្ពស់នៃការលេចធ្លាយស៊ីម៉ង់ត៍ក្នុងសន្លាក់ក្នុងការបាក់ឆ្អឹងក្បាលឆ្អឹង យើងមិនណែនាំឱ្យបន្ថែមចុងវីសស៊ីម៉ង់ត៍ក្នុងការបាក់ឆ្អឹងនេះទេ។
ពេលវេលាបង្ហោះ៖ សីហា-០៦-២០២៤










