កំហុសឆ្គងរបស់អ្នកជំងឺ និងកន្លែងវះកាត់គឺធ្ងន់ធ្ងរ និងអាចការពារបាន។ យោងតាមគណៈកម្មការចម្រុះស្តីពីការទទួលស្គាល់អង្គការថែទាំសុខភាព កំហុសឆ្គងបែបនេះអាចត្រូវបានធ្វើឡើងរហូតដល់ 41% នៃការវះកាត់ឆ្អឹង/កុមារ។ ចំពោះការវះកាត់ឆ្អឹងខ្នង កំហុសឆ្គងនៅកន្លែងវះកាត់កើតឡើងនៅពេលដែលផ្នែកឆ្អឹងខ្នង ឬការតម្រង់ទៅចំហៀងមិនត្រឹមត្រូវ។ បន្ថែមពីលើការបរាជ័យក្នុងការដោះស្រាយរោគសញ្ញា និងរោគសាស្ត្ររបស់អ្នកជំងឺ កំហុសឆ្គងនៅផ្នែកវះកាត់អាចនាំឱ្យមានបញ្ហាវេជ្ជសាស្ត្រថ្មីៗ ដូចជាការរលួយឌីសលឿន ឬអស្ថិរភាពឆ្អឹងខ្នងនៅក្នុងផ្នែកដែលមិនមានរោគសញ្ញា ឬធម្មតាជាដើម។
ក៏មានបញ្ហាផ្លូវច្បាប់ដែលទាក់ទងនឹងកំហុសឆ្គងផ្នែកឆ្អឹងខ្នងក្នុងការវះកាត់ផងដែរ ហើយសាធារណជន ភ្នាក់ងាររដ្ឋាភិបាល មន្ទីរពេទ្យ និងសមាគមគ្រូពេទ្យវះកាត់មិនអត់ឱនចំពោះកំហុសឆ្គងបែបនេះទេ។ ការវះកាត់ឆ្អឹងខ្នងជាច្រើន ដូចជាការវះកាត់យកឌីសចេញ ការវះកាត់ភ្ជាប់ឆ្អឹងខ្នង ការវះកាត់បន្ធូរសម្ពាធដោយឡាមីនិច និងការវះកាត់កែឆ្អឹងខ្នង ត្រូវបានអនុវត្តដោយប្រើវិធីសាស្រ្តខាងក្រោយ ហើយការកំណត់ទីតាំងត្រឹមត្រូវគឺមានសារៈសំខាន់។ បើទោះបីជាមានបច្ចេកវិទ្យាថតរូបភាពបច្ចុប្បន្នក៏ដោយ កំហុសឆ្គងផ្នែកឆ្អឹងខ្នងនៅតែកើតឡើង ដោយមានអត្រាកើតឡើងចាប់ពី 0.032% ដល់ 15% ដែលបានរាយការណ៍នៅក្នុងអក្សរសិល្ប៍។ មិនមានការសន្និដ្ឋានណាមួយអំពីវិធីសាស្រ្តនៃការធ្វើមូលដ្ឋានីយកម្មមួយណាដែលត្រឹមត្រូវបំផុតនោះទេ។
អ្នកប្រាជ្ញមកពីនាយកដ្ឋានវះកាត់ឆ្អឹងនៅសាលាវេជ្ជសាស្ត្រ Mount Sinai សហរដ្ឋអាមេរិក បានធ្វើការសិក្សាកម្រងសំណួរតាមអ៊ីនធឺណិតដែលបង្ហាញថា គ្រូពេទ្យវះកាត់ឆ្អឹងខ្នងភាគច្រើនប្រើវិធីសាស្រ្តនៃការធ្វើមូលដ្ឋានីយកម្មតែមួយចំនួនប៉ុណ្ណោះ ហើយការបំភ្លឺអំពីមូលហេតុធម្មតានៃកំហុសអាចមានប្រសិទ្ធភាពក្នុងការកាត់បន្ថយកំហុសផ្នែកវះកាត់ នៅក្នុងអត្ថបទមួយដែលបានបោះពុម្ពផ្សាយនៅខែឧសភា ឆ្នាំ 2014 នៅក្នុង Spine J។ ការសិក្សានេះត្រូវបានធ្វើឡើងដោយប្រើកម្រងសំណួរតាមអ៊ីមែល។ ការសិក្សានេះត្រូវបានធ្វើឡើងដោយប្រើតំណភ្ជាប់តាមអ៊ីមែលទៅកាន់កម្រងសំណួរដែលបានផ្ញើទៅសមាជិកនៃសមាគមឆ្អឹងខ្នងអាមេរិកខាងជើង (រួមទាំងគ្រូពេទ្យវះកាត់ឆ្អឹង និងគ្រូពេទ្យវះកាត់ប្រព័ន្ធប្រសាទ)។ កម្រងសំណួរត្រូវបានផ្ញើតែម្តងគត់ ដូចដែលបានណែនាំដោយសមាគមឆ្អឹងខ្នងអាមេរិកខាងជើង។ គ្រូពេទ្យសរុបចំនួន 2338 នាក់បានទទួលវា 532 នាក់បានបើកតំណភ្ជាប់ និង 173 នាក់ (អត្រាឆ្លើយតប 7.4%) បានបំពេញកម្រងសំណួរ។ ចិតសិបពីរភាគរយនៃអ្នកបំពេញគឺជាគ្រូពេទ្យវះកាត់ឆ្អឹង 28% ជាគ្រូពេទ្យវះកាត់ប្រព័ន្ធប្រសាទ និង 73% ជាគ្រូពេទ្យឆ្អឹងខ្នងដែលកំពុងបណ្តុះបណ្តាល។
កម្រងសំណួរនេះមានសំណួរសរុបចំនួន ៨ (រូបភាពទី ១) ដែលគ្របដណ្តប់លើវិធីសាស្រ្តនៃការធ្វើមូលដ្ឋានីយកម្មដែលប្រើជាទូទៅបំផុត (ទាំងចំណុចសម្គាល់កាយវិភាគសាស្ត្រ និងការធ្វើមូលដ្ឋានីយកម្មរូបភាព) ការកើតឡើងនៃកំហុសផ្នែកវះកាត់ និងទំនាក់ទំនងរវាងវិធីសាស្រ្តនៃការធ្វើមូលដ្ឋានីយកម្ម និងកំហុសផ្នែកវះកាត់។ កម្រងសំណួរនេះមិនត្រូវបានសាកល្បង ឬផ្ទៀងផ្ទាត់ជាសាកល្បងទេ។ កម្រងសំណួរអនុញ្ញាតឱ្យមានជម្រើសចម្លើយច្រើន។

រូបភាពទី 1 សំណួរចំនួនប្រាំបីពីកម្រងសំណួរ។ លទ្ធផលបានបង្ហាញថា ការឆ្លុះកាំរស្មីក្នុងពេលវះកាត់ គឺជាវិធីសាស្ត្រដែលប្រើជាទូទៅបំផុតនៃការកំណត់ទីតាំងសម្រាប់ការវះកាត់ឆ្អឹងខ្នងផ្នែកខាងក្រោយទ្រូង និងចង្កេះ (89% និង 86% រៀងគ្នា) បន្ទាប់មកគឺការថតកាំរស្មីអ៊ិច (54% និង 58% រៀងគ្នា)។ គ្រូពេទ្យចំនួន 76 នាក់បានជ្រើសរើសប្រើការរួមបញ្ចូលគ្នានៃវិធីសាស្ត្រទាំងពីរសម្រាប់ការកំណត់ទីតាំង។ ដំណើរការ spinous និង pedicles ដែលត្រូវគ្នា គឺជាចំណុចសម្គាល់កាយវិភាគសាស្ត្រដែលប្រើជាទូទៅបំផុតសម្រាប់ការវះកាត់ឆ្អឹងខ្នងផ្នែកទ្រូង និងចង្កេះ (67% និង 59%) បន្ទាប់មកគឺដំណើរការ spinous (49% និង 52%) (រូបភាពទី 2)។ គ្រូពេទ្យចំនួន 68% បានទទួលស្គាល់ថា ពួកគេបានធ្វើកំហុសកំណត់ទីតាំងផ្នែកនៅក្នុងការអនុវត្តរបស់ពួកគេ ដែលខ្លះត្រូវបានកែតម្រូវក្នុងពេលវះកាត់ (រូបភាពទី 3)។
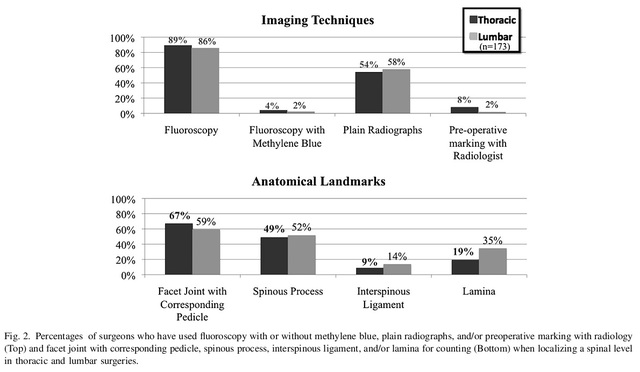
រូបភាពទី 2 វិធីសាស្ត្រថតរូបភាព និងទីតាំងសម្គាល់កាយវិភាគសាស្ត្រដែលបានប្រើ។
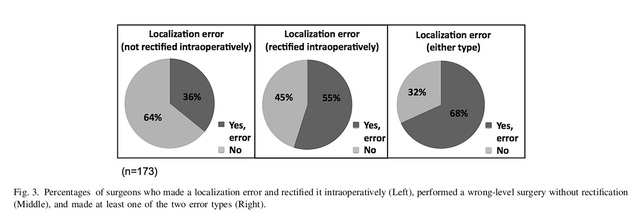
រូបភាពទី 3 ការកែតម្រូវកំហុសផ្នែកវះកាត់របស់គ្រូពេទ្យ និងក្នុងពេលវះកាត់។
ចំពោះកំហុសទីតាំង គ្រូពេទ្យទាំងនេះ ៥៦% បានប្រើរូបភាពកាំរស្មីអ៊ិចមុនពេលវះកាត់ និង ៤៤% បានប្រើការថតកាំរស្មីអ៊ិចក្នុងពេលវះកាត់។ មូលហេតុធម្មតានៃកំហុសទីតាំងមុនពេលវះកាត់គឺការបរាជ័យក្នុងការមើលឃើញចំណុចយោងដែលគេស្គាល់ (ឧទាហរណ៍ ឆ្អឹងខ្នង sacral មិនត្រូវបានរាប់បញ្ចូលក្នុង MRI) ការប្រែប្រួលកាយវិភាគសាស្ត្រ (ឆ្អឹងខ្នងដែលផ្លាស់ទីលំនៅដោយចង្កេះ ឬឆ្អឹងជំនីរ ១៣ ឫស) និងភាពមិនច្បាស់លាស់នៃផ្នែកដោយសារតែស្ថានភាពរាងកាយរបស់អ្នកជំងឺ (ការបង្ហាញកាំរស្មីអ៊ិចមិនល្អ)។ មូលហេតុទូទៅនៃកំហុសទីតាំងក្នុងពេលវះកាត់រួមមានការទំនាក់ទំនងមិនគ្រប់គ្រាន់ជាមួយអ្នកជំនាញថតកាំរស្មីអ៊ិច ការបរាជ័យក្នុងការដាក់ទីតាំងឡើងវិញបន្ទាប់ពីដាក់ទីតាំង (ចលនាម្ជុលដាក់ទីតាំងបន្ទាប់ពីថតកាំរស្មីអ៊ិច) និងចំណុចយោងមិនត្រឹមត្រូវក្នុងអំឡុងពេលដាក់ទីតាំង (ចង្កេះ ៣/៤ ពីឆ្អឹងជំនីរចុះក្រោម) (រូបភាពទី ៤)។
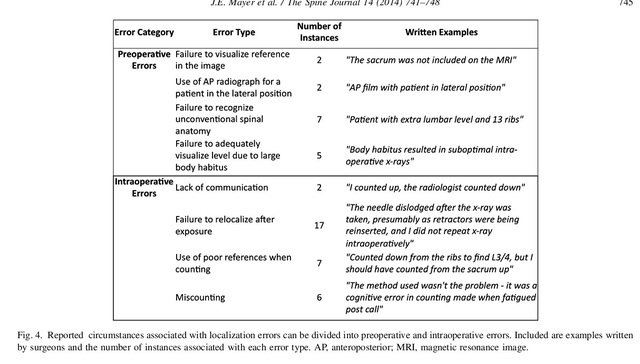
រូបភាពទី ៤ មូលហេតុនៃកំហុសក្នុងការធ្វើមូលដ្ឋានីយកម្មមុននិងក្នុងពេលវះកាត់។
លទ្ធផលខាងលើបង្ហាញថា ទោះបីជាមានវិធីសាស្រ្តជាច្រើននៃការធ្វើមូលដ្ឋានីយកម្មក៏ដោយ គ្រូពេទ្យវះកាត់ភាគច្រើនប្រើតែវិធីសាស្រ្តមួយចំនួនតូចប៉ុណ្ណោះ។ ទោះបីជាកំហុសក្នុងការវះកាត់ផ្នែកឆ្អឹងខ្នងកម្រមានក៏ដោយ តាមឧត្ដមគតិវាអវត្តមាន។ មិនមានវិធីស្តង់ដារដើម្បីលុបបំបាត់កំហុសទាំងនេះទេ។ ទោះជាយ៉ាងណាក៏ដោយ ការចំណាយពេលវេលាដើម្បីអនុវត្តការកំណត់ទីតាំង និងកំណត់អត្តសញ្ញាណមូលហេតុធម្មតានៃកំហុសក្នុងការកំណត់ទីតាំងអាចជួយកាត់បន្ថយការកើតឡើងនៃកំហុសក្នុងការវះកាត់ផ្នែកឆ្អឹងខ្នងនៅក្នុងឆ្អឹងខ្នង thoracolumbar ។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២៤ ខែកក្កដា ឆ្នាំ ២០២៤










