ការជួសជុលវីសផ្នែកខាងមុខនៃដំណើរការអូដុនតូអ៊ីតរក្សាមុខងារបង្វិលរបស់ C1-2 ហើយត្រូវបានរាយការណ៍នៅក្នុងអក្សរសិល្ប៍ថាមានអត្រាផ្សំពី 88% ទៅ 100%។
នៅឆ្នាំ 2014 លោក Markus R និងក្រុមការងារបានបោះពុម្ពផ្សាយឯកសារបង្រៀនអំពីបច្ចេកទេសវះកាត់នៃការតោងវីសខាងមុខសម្រាប់ការបាក់ឆ្អឹងអ odontoid នៅក្នុងទស្សនាវដ្តី The Journal of Bone & Joint Surgery (Am)។ អត្ថបទនេះពិពណ៌នាលម្អិតអំពីចំណុចសំខាន់ៗនៃបច្ចេកទេសវះកាត់ ការតាមដានក្រោយការវះកាត់ ការចង្អុលបង្ហាញ និងការប្រុងប្រយ័ត្នជាប្រាំមួយជំហាន។
អត្ថបទនេះសង្កត់ធ្ងន់ថា មានតែការបាក់ឆ្អឹងប្រភេទទី II ប៉ុណ្ណោះដែលអាចបត់បែនបានចំពោះការជួសជុលវីសខាងមុខដោយផ្ទាល់ ហើយការជួសជុលវីសប្រហោងតែមួយគឺល្អជាង។
ជំហានទី 1: ទីតាំងអ្នកជំងឺក្នុងពេលវះកាត់
១. រូបភាពកាំរស្មីអ៊ិចផ្នែកខាងមុខ និងខាងក្រោយដ៏ល្អប្រសើរត្រូវតែយកសម្រាប់ជាឯកសារយោងរបស់ប្រតិបត្តិករ។
2. អ្នកជំងឺត្រូវតែរក្សាឱ្យស្ថិតក្នុងទីតាំងបើកមាត់អំឡុងពេលវះកាត់។
៣. ការបាក់ឆ្អឹងគួរតែត្រូវបានផ្លាស់ប្តូរទីតាំងឱ្យបានច្រើនតាមដែលអាចធ្វើទៅបានមុនពេលចាប់ផ្តើមការវះកាត់។
៤. ឆ្អឹងខ្នងមាត់ស្បូនគួរតែត្រូវបានលាតសន្ធឹងតាមដែលអាចធ្វើទៅបានដើម្បីទទួលបានការប៉ះពាល់ល្អបំផុតនៃមូលដ្ឋាននៃដំណើរការអូដូតូអ៊ីត។
៥. ប្រសិនបើការលាតសន្ធឹងហួសប្រមាណនៃឆ្អឹងខ្នងមាត់ស្បូនមិនអាចទៅរួចទេ - ឧទាហរណ៍ នៅក្នុងការបាក់ឆ្អឹងដែលលាតសន្ធឹងហួសប្រមាណជាមួយនឹងការផ្លាស់ទីលំនៅខាងក្រោយនៃចុងខួរក្បាលនៃដំណើរការអូដូនតូអ៊ីត - នោះការពិចារណាអាចត្រូវបានផ្តល់ទៅឱ្យការបកប្រែក្បាលរបស់អ្នកជំងឺក្នុងទិសដៅផ្ទុយទៅនឹងដងខ្លួនរបស់គាត់ ឬនាង។
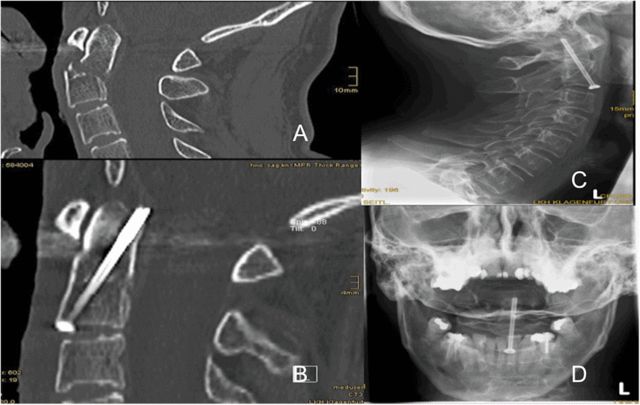
៦. ដាក់ក្បាលអ្នកជំងឺឱ្យនៅនឹងកន្លែងតាមដែលអាចធ្វើទៅបាន។ អ្នកនិពន្ធប្រើស៊ុមក្បាល Mayfield (បង្ហាញក្នុងរូបភាពទី 1 និងទី 2)។
ជំហានទី 2: វិធីសាស្ត្រវះកាត់
វិធីសាស្ត្រវះកាត់ស្តង់ដារមួយត្រូវបានប្រើដើម្បីបង្ហាញស្រទាប់បំពង់ខ្យល់ផ្នែកខាងមុខដោយមិនធ្វើឱ្យខូចរចនាសម្ព័ន្ធកាយវិភាគសាស្ត្រសំខាន់ៗណាមួយឡើយ។
ជំហានទី 3: ចំណុចចូលវីស
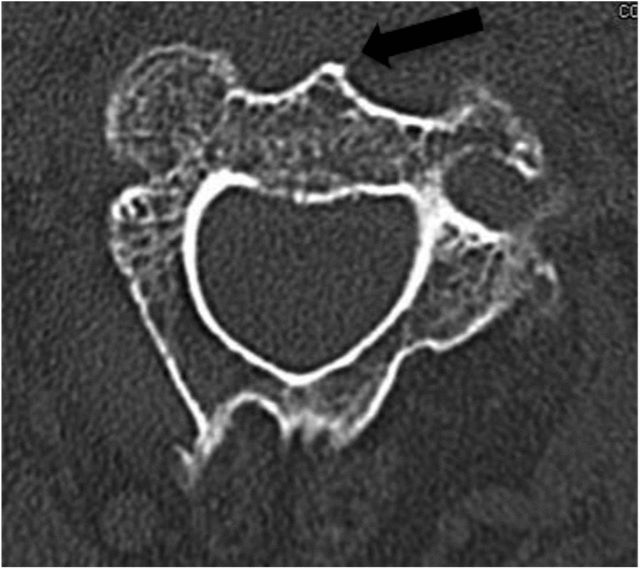
ចំណុចចូលល្អបំផុតមានទីតាំងនៅគែមខាងមុខខាងក្រោមនៃគល់នៃឆ្អឹងខ្នង C2។ ដូច្នេះគែមខាងមុខនៃឌីស C2-C3 ត្រូវតែលាតត្រដាង។ (ដូចបង្ហាញក្នុងរូបភាពទី 3 និងទី 4 ខាងក្រោម) រូបភាពទី 3
ព្រួញពណ៌ខ្មៅក្នុងរូបភាពទី 4 បង្ហាញថាឆ្អឹងខ្នង C2 ខាងមុខត្រូវបានសង្កេតយ៉ាងយកចិត្តទុកដាក់ក្នុងអំឡុងពេលនៃការអានខ្សែភាពយន្ត CT អ័ក្សមុនពេលវះកាត់ ហើយត្រូវតែប្រើជាចំណុចសម្គាល់កាយវិភាគសាស្ត្រសម្រាប់កំណត់ចំណុចបញ្ចូលម្ជុលអំឡុងពេលវះកាត់។
2. បញ្ជាក់ចំណុចចូលក្រោមទិដ្ឋភាព fluoroscopic ខាងមុខ និងចំហៀងនៃឆ្អឹងខ្នងមាត់ស្បូន។ 3.
៣. រុញម្ជុលរវាងគែមខាងលើនៃបន្ទះចុងខាងលើ C3 និងចំណុចចូល C2 ដើម្បីស្វែងរកចំណុចចូលវីសល្អបំផុត។
ជំហានទី 4: ការដាក់វីស
១. ម្ជុល GROB ដែលមានអង្កត់ផ្ចិត 1.8 មីលីម៉ែត្រ ត្រូវបានបញ្ចូលជាមុនសិន ជាមគ្គុទ្ទេសក៍ ដោយម្ជុលត្រូវតម្រង់ទិសបន្តិចនៅពីក្រោយចុងណូតូខដ។ បន្ទាប់មក វីសប្រហោងដែលមានអង្កត់ផ្ចិត 3.5 មីលីម៉ែត្រ ឬ 4 មីលីម៉ែត្រ ត្រូវបានបញ្ចូល។ ម្ជុលគួរតែត្រូវបានរុញទៅមុខយឺតៗទៅក្នុងក្បាលជានិច្ច ក្រោមការត្រួតពិនិត្យ fluoroscopic ខាងមុខ និងខាងក្រោយ។
2. ដាក់ខួងប្រហោងក្នុងទិសដៅនៃម្ជុលណែនាំក្រោមការត្រួតពិនិត្យ fluoroscopic ហើយរំកិលវាយឺតៗរហូតដល់វាជ្រាបចូលទៅក្នុងការបាក់ឆ្អឹង។ ខួងប្រហោងមិនគួរជ្រាបចូលទៅក្នុង cortex នៃផ្នែក cephalad នៃ notochord ដើម្បីកុំឱ្យម្ជុលណែនាំចេញជាមួយខួងប្រហោងនោះទេ។
៣. វាស់ប្រវែងវីសប្រហោងដែលត្រូវការ ហើយផ្ទៀងផ្ទាត់វាជាមួយនឹងការវាស់វែង CT មុនពេលវះកាត់ ដើម្បីការពារកំហុស។ ចំណាំថា វីសប្រហោងត្រូវជ្រាបចូលទៅក្នុងឆ្អឹង cortical នៅចុងនៃដំណើរការ odontoid (ដើម្បីសម្រួលដល់ជំហានបន្ទាប់នៃការបង្ហាប់ចុងបាក់)។
ក្នុងករណីភាគច្រើនរបស់អ្នកនិពន្ធ វីសប្រហោងតែមួយត្រូវបានប្រើសម្រាប់ការជួសជុល ដូចបង្ហាញក្នុងរូបភាពទី 5 ដែលមានទីតាំងស្ថិតនៅចំកណ្តាលនៃគល់នៃដំណើរការអូដូនតូអ៊ីត ដែលបែរមុខទៅក្បាល ដោយចុងវីសគ្រាន់តែជ្រាបចូលទៅក្នុងឆ្អឹង cortical ផ្នែកខាងក្រោយនៅចុងនៃដំណើរការអូដូនតូអ៊ីត។ ហេតុអ្វីបានជាវីសតែមួយត្រូវបានណែនាំ? អ្នកនិពន្ធបានសន្និដ្ឋានថា វានឹងពិបាកក្នុងការស្វែងរកចំណុចចូលសមរម្យនៅគល់នៃដំណើរការអូដូនតូអ៊ីត ប្រសិនបើវីសពីរដាច់ដោយឡែកពីគ្នាត្រូវបានដាក់ចម្ងាយ 5 ម.ម ពីបន្ទាត់កណ្តាលនៃ C2។
រូបភាពទី 5 បង្ហាញវីសប្រហោងមួយដែលមានទីតាំងនៅចំកណ្តាលគល់នៃដំណើរការអូដូនតូអ៊ីត បែរមុខទៅក្បាល ដោយចុងវីសគ្រាន់តែជ្រាបចូលទៅក្នុងស្រទាប់ឆ្អឹង នៅពីក្រោយចុងនៃដំណើរការអូដូនតូអ៊ីត។
ប៉ុន្តែក្រៅពីកត្តាសុវត្ថិភាព តើវីសពីរបង្កើនស្ថេរភាពក្រោយការវះកាត់ដែរឬទេ?
ការសិក្សាជីវមេកានិចមួយដែលបានបោះពុម្ពផ្សាយក្នុងឆ្នាំ 2012 នៅក្នុងទិនានុប្បវត្តិ Clinical Orthopaedics and Related Research ដោយ Gang Feng et al. នៃ Royal College of Surgeons នៃចក្រភពអង់គ្លេសបានបង្ហាញថា វីសមួយ និងវីសពីរផ្តល់នូវកម្រិតស្ថេរភាពដូចគ្នាក្នុងការជួសជុលការបាក់ឆ្អឹងអ odontoid។ ដូច្នេះ វីសតែមួយគឺគ្រប់គ្រាន់ហើយ។
៤. នៅពេលដែលទីតាំងនៃការបាក់ឆ្អឹង និងម្ជុលណែនាំត្រូវបានបញ្ជាក់ វីសប្រហោងសមស្របត្រូវបានដាក់។ ទីតាំងនៃវីស និងម្ជុលគួរតែត្រូវបានសង្កេតឃើញក្រោមការឆ្លុះពន្លឺ។
៥. ត្រូវប្រុងប្រយ័ត្នដើម្បីធានាថា ឧបករណ៍វីសមិនប៉ះពាល់ដល់ជាលិកាទន់ជុំវិញនៅពេលអនុវត្តប្រតិបត្តិការណាមួយខាងលើ។ ៦. រឹតវីសឱ្យជាប់ដើម្បីដាក់សម្ពាធទៅលើកន្លែងបាក់ឆ្អឹង។
ជំហានទី 5: ការបិទមុខរបួស
1. លាងសម្អាតកន្លែងវះកាត់បន្ទាប់ពីបញ្ចប់ការដាក់វីស។
2. ការរក្សាលំនឹងឈាមឲ្យបានល្អិតល្អន់គឺមានសារៈសំខាន់ណាស់ដើម្បីកាត់បន្ថយផលវិបាកក្រោយការវះកាត់ដូចជាការបង្ហាប់នៃឈាមកកនៅបំពង់ខ្យល់។
៣. សាច់ដុំ latissimus dorsi កដែលមានស្នាមវះត្រូវតែបិទឱ្យជិតក្នុងការតម្រឹមឲ្យបានច្បាស់លាស់ បើមិនដូច្នោះទេ សោភ័ណភាពនៃស្លាកស្នាមក្រោយការវះកាត់នឹងត្រូវបានប៉ះពាល់។
៤. ការបិទស្រទាប់ជ្រៅៗទាំងស្រុងគឺមិនចាំបាច់ទេ។
៥. ការបង្ហូរទឹកមុខរបួសមិនមែនជាជម្រើសដែលតម្រូវឲ្យមាននោះទេ (ជាធម្មតាអ្នកនិពន្ធមិនដាក់លូក្រោយការវះកាត់ទេ)។
៦. ស្នាមដេរក្នុងស្បែកត្រូវបានណែនាំដើម្បីកាត់បន្ថយផលប៉ះពាល់លើរូបរាងរបស់អ្នកជំងឺ។
ជំហានទី 6: ការតាមដាន
១. អ្នកជំងឺគួរតែបន្តពាក់ឧបករណ៍ទ្រទ្រង់ករយៈពេល ៦ សប្តាហ៍បន្ទាប់ពីការវះកាត់ លុះត្រាតែការថែទាំពីគិលានុបដ្ឋាយិកាតម្រូវឱ្យពាក់ ហើយគួរតែត្រូវបានវាយតម្លៃជាមួយនឹងការថតរូបភាពក្រោយការវះកាត់ជាប្រចាំ។
2. រូបភាពកាំរស្មីអ៊ិចស្តង់ដារនៅផ្នែកខាងមុខ និងខាងក្រោយនៃឆ្អឹងខ្នងមាត់ស្បូនគួរតែត្រូវបានពិនិត្យឡើងវិញនៅសប្តាហ៍ទី 2, ទី 6 និងទី 12 និងនៅខែទី 6 និងទី 12 បន្ទាប់ពីការវះកាត់។ ការស្កេន CT ត្រូវបានអនុវត្តនៅសប្តាហ៍ទី 12 បន្ទាប់ពីការវះកាត់។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ០៧ ខែធ្នូ ឆ្នាំ ២០២៣